El presente anexo amplía las secciones 2.1 y 2.6.1 del módulo 2, proporcionando a los gestores de casos orientación detallada sobre técnicas de asesoramiento, recomendaciones y advertencias. Puede ser utilizado durante las sesiones de asesoramiento de los gestores de casos o como guía para preparar la asistencia debida a las personas que retornan. La sección A incluye técnicas básicas de comunicación para el asesoramiento. La sección B se centra en las sesiones de asesoramiento para la reintegración, incluidas técnicas psicológicas adecuadas para estas sesiones. Por último, la sección F está dedica específicamente a la orientación profesional.
Comunicación eficaz, formulación de preguntas adecuadas, escucha activa, actitud positiva incondicional, atención y observación del comportamiento, obstáculos para una comunicación eficaz.
Para que el asesoramiento sea eficaz, el gestor de casos debe prestar especial atención a la empatía, la congruencia, la autenticidad y la concreción y adoptar una actitud positiva incondicional. Estos conceptos y su aplicación práctica se describen a continuación:
Empatía
Es la habilidad de ponerse en el lugar de la otra persona para mirar el mundo a través de sus ojos. El hecho de adoptar la perspectiva de la otra persona, sin filtrarla a través de lentes personales, evita actitudes prejuiciosas y facilita una comprensión más profunda.
Cabe subrayar que la empatía, en este contexto, se entiende como la habilidad de sentir algo similar a lo que siente la otra persona. No implica saber cómo se siente o qué siente exactamente esa persona. Esta distinción es importante.
Ejemplos de empatía durante una sesión de asesoramiento:
- Debe de haber sido muy duro vivir esas experiencias.
- Entiendo que esté enojado/a por lo que le ha pasado.
- Noto que le cuesta hablar de sus experiencias.
- [Simplemente permanecer en silencio mientras la persona expresa sus sentimientos o llora].
Figura A.1: Elementos de la empatía
No es suficiente con sentir empatía; también es importante transmitirla.
Ejemplos de cómo transmitir empatía durante una sesión de asesoramiento:
- Estoy intentando comprender cómo se siente. Lo imagino...
- Ayúdeme a entender cómo puedo ayudarlo/a.
- Entiendo que está valorando varias opciones.
- Veo que le cuesta encontrar una solución.
➔ La empatía no es lo mismo que la simpatía. Mientras que la empatía consiste en “comprender” los sentimientos de una persona, la simpatía implica “compartir” los sentimientos de esa persona y ponerse de su lado. El enfoque correcto para las sesiones de asesoramiento es la empatía. La excesiva identificación del gestor de casos con la historia de la persona que retorna puede afectar a su juicio y su razonamiento. La simpatía puede llevar al gestor a creer que debe hacerse responsable de las dificultades que atraviesa el migrante que retorna, y hacerlo formular falsas promesas o crear falsas expectativas.
Ejemplos de simpatía durante una sesión de asesoramiento:
- Pobre... Su problema es muy difícil de resolver.
- Me ha dejado atónito/a... Es horrible lo que le ha pasado.
- Le aseguro que estoy aquí y entiendo cuán difícil es su situación.
- Cuánto lo siento por usted.
- Por otra parte, los asesores no deben ser apáticos, término que significa literalmente “carente de emociones”, es decir, indiferentes e incapaces de mostrar preocupación, interés o motivación. Si se adopta una actitud apática, la otra persona se sentirá incomprendida, desoída y abandonada.
Ejemplos de apatía durante una sesión de asesoramiento:
- No es mi problema...
- Bueno... no sé si será posible encontrar una solución.
- ¿Puede hablar un poco más rápido? Tengo que reunirme con otra persona.
- Siga, lo/la escucho, estoy escribiendo un correo, pero ya acabo.
En pocas palabras, la empatía consiste en aceptar el punto de vista de la otra persona e interesarse por comprender cómo esa perspectiva repercute en su comportamiento. La simpatía implica sentimientos de pena por la otra persona. La apatía significa no preocuparse demasiado por la otra persona, no más allá de la mera mecánica de trabajo.
Congruencia y autenticidad
El gestor, que debe ser honesto y sincero, no debe interpretar un papel, sino intentar mostrarse tal y como es consigo mismo y con la persona que retorna. La congruencia evita el peligro de que el asesor sea visto como un experto que mira condescendientemente por encima del hombro al migrante que retorna. La congruencia también es fundamental para ganarse la confianza de la otra persona, que es el ingrediente fundamental de toda relación de apoyo. Si un asesor actúa y siente de manera congruente y genuina, el migrante que retorna se sentirá cómodo y capaz de abrirse y sincerarse consigo mismo.
Ejemplos de actitud congruente durante una sesión de asesoramiento:
- No tengo una solución para darle, pero busquemos una juntos.
- Tengo que admitir que no es frecuente escuchar historias como la suya.
- Lo siento, no entiendo lo que dice. ¿Puede explicármelo con otras palabras?
- Puedo parecerle distante, pero, créame, lo/la escucho con atención.
Concreción
La concreción es la habilidad de comunicar cifras, datos e información que puedan ayudar a los migrantes a comprender más cabalmente la situación. En ocasiones, los migrantes no disponen de información clara sobre la situación real y se apoyan en rumores o suposiciones. A través de la concreción, el asesor ayuda a los migrantes a detectar información errónea o lagunas de información y obtener una visión más realista de la situación. Asimismo, los ayuda a centrarse en cuestiones específicas, reducir la ambigüedad y encauzar sus energías hacia vías más productivas de solución de problemas.
Ejemplos de concreción durante una sesión de asesoramiento:
- Ha dicho que quiere montar una panadería porque le gusta esa profesión. Pero también ha dicho que nunca ha trabajado en ese sector, ¿no es así? ¿Qué cree que debería hacer para estar preparado/a para afrontar los retos que se le presenten?
- Dice que quiere recibir apoyo financiero a través de la organización. Lo entiendo. ¿Ha planificado cómo gastará el dinero?
- El proyecto que describe no es lo suficientemente claro como para recibir financiación. ¿Podemos profundizar más en él?
Comunicación eficaz
La comunicación es el proceso por el cual diferentes personas intercambian información, pensamientos y sentimientos a través de diferentes medios, esto es, hablando, escribiendo o utilizando el lenguaje corporal. La comunicación es eficaz cuando el contenido que se transmite (preguntas, afirmaciones, respuestas) es recibido y comprendido por una persona de la manera en que se preveía que lo hiciera. Por consiguiente, uno de los objetivos de una comunicación eficaz es crear una percepción y una comprensión comunes.
Ejemplos para el asesor:
- ¿Considera que ahora dispongo de toda la información necesaria para poder ayudarlo/a?
- ¿Quiere añadir algo más?
- ¿Hay alguna otra pregunta que cree que yo debería hacerle?
La comunicación eficaz no es solo una cuestión de palabras, sino de:
- POR QUÉ se dicen esas palabras (la intención que subyace a lo que se dice);
- CÓMO se dicen esas palabras (el tono de voz o los gestos corporales que acompañan a lo que se dice);
- CUÁNDO se dicen esas palabras (en qué contexto y en qué momento).
Los elementos que hacen que la comunicación sea eficaz en un contexto de asesoramiento son:
Formulación de preguntas adecuadas
Para empezar con buen pie, conseguir información y mantener una conversación fluida, se debe prestar atención a la formulación de preguntas. Las preguntas abiertas, como “cuénteme sobre...”, ayudan a las personas que retornan a expresar su opinión y orientan el diálogo, que de lo contrario sería vago y errante.
Desde luego, es fundamental comprobar en todo momento que la información clave se comprende correctamente. Una opción, por ejemplo, es repetir las ideas básicas utilizando las mismas palabras que la persona que retorna:
Ejemplos:
Migrante: Vivo con mi familia. Somos siete personas... Dos hermanos y dos hermanas.Asesor: ¿Ha dicho dos hermanos, verdad?
Migrante: Sí, dos hermanos. Uno tiene 15 años, y el otro, 17.
Asesor: De acuerdo. Uno tiene 15 años, y el otro, 17.
Migrante: Sufrí fuertes dolores de cabeza y tuve muchas pesadillas cuando estaba en Europa.
Asesor: Así que dolores de cabeza… ¿Durante cuánto tiempo?
Migrante: Si regreso a mi país, me perseguirán.
Asesor: Cuando dice “me perseguirán”, ¿a qué se refiere?
Migrante: Dejé a mi hermano pequeño en mi país.
Asesor: Su hermano pequeño... ¿Cuántos años tiene?
Escucha activa
Es la habilidad de ser receptivo ante otra persona, atender a sus palabras y centrarse en lo que esa persona dice. Al escuchar activamente, no basta con oír y atender a lo dicho, sino que también es importante mostrar al interlocutor que uno entiende lo que se dice. El asesor desempeña un papel activo en el proceso de escucha y puede demostrarlo:
- Utilizando el lenguaje corporal y otros gestos como asentir con la cabeza o sonreír;
- Utilizando afirmaciones verbales como “sí”, “de acuerdo” o “comprendo”;
- Formulando preguntas pertinentes sobre lo que ha dicho la persona para comprobar que ha entendido todo bien;
- Parafraseando lo que la persona ha dicho;
- Resumiendo los puntos fundamentales de la conversación.
Aclaraciones
Consisten en hacer preguntas para comprender mejor lo que se ha dicho. El objetivo es reducir los malentendidos y asegurarse de que lo que se ha dicho se ha comprendido correctamente. Otro objetivo es demostrar al hablante que su interlocutor está verdaderamente interesado e intenta comprender lo que se dice.
Ejemplos de aclaraciones:
Migrante: ¿Dónde puedo conseguir esos ingredientes para prepararle la comida a mi bebé?
Asesor: ¿A qué ingredientes se refiere?
Migrante: Quiero trabajar, quiero hacer un curso...
Asesor: Cuando dice “quiero hacer un curso”, ¿se refiere a que quiere inscribirse en un curso para adquirir competencias de trabajo?
Las aclaraciones pueden introducirse con frases como las siguientes:
“No estoy seguro/a de haber comprendido lo que ha dicho”.
“Creo que no he entendido cuál es el problema principal”.
“Cuando dijo ‘xxx’, ¿qué quiso decir?”.
“¿Podría repetir lo que ha dicho?”.
Paráfrasis
Consisten en repetir lo que se ha dicho con otras palabras y de manera breve.
Ejemplos de paráfrasis:
Migrante: Perdí mis documentos en la estación de trenes y, cuando me acerqué a su oficina, su colega me ayudó a conseguir documentos nuevos.
Asesor: Muy bien, cuánto me alegro. Así que mi colega lo/la ayudó a encontrar los documentos que perdió...
Migrante: No sé si es mejor quedarme o irme a otra ciudad...
Asesor: Duda entre quedarse e irse, ¿verdad?
Las paráfrasis pueden introducirse con frases como las siguientes:
Está diciendo que...
¿Quiere decir que...?
Estoy en lo correcto si digo que usted...
Así que, dicho de otro modo,...
Ah, comprendo, quiere decir que...
Ya entiendo: se refiere a que...
A ver si lo/la he entendido bien...
Yo entiendo que usted quiere decir que...
Si lo he entendido bien,...
Resúmenes
Son muy parecidos a las paráfrasis, excepto por el hecho de que requieren más tiempo y más información. Consiste en recuperar las ideas fundamentales de la historia y transformar una intervención larga en un discurso breve en estilo directo.
Los resúmenes pueden introducirse con frases como:
Hasta ahora, hemos hablado sobre...” “Déjeme que recapitule... Me ha dicho que...”
Ejemplos de resúmenes:
“Déjeme poner en orden toda la información que me ha dado... Ha dicho que tiene una hija y que últimamente no se lleva muy bien con ella... que su marido no colabora y se pone de parte de ella... que viven todos juntos con su suegra en una casa pequeña... ¿Es correcto? ¿Lo he entendido bien?”.
Recurriendo a la “escucha activa” de manera sistemática, el asesor se muestra comprensivo y empático con la historia de la persona que retorna y sus sentimientos, pero no por ello evita que su interlocutor se haga responsable de su propia situación personal y su proceso de reintegración.
Escuchar activamente lo que se dice implica adoptar una actitud positiva incondicional ante la persona que retorna y sus palabras y atender y observar su comportamiento. ¿Qué significa esto?
Actitud positiva incondicional
Consiste en evitar toda actitud prejuiciosa hacia el migrante que retorna y no imponer condiciones previas para aceptarlo a él y su visión inevitablemente subjetiva del mundo. Implica mostrar un interés sincero y neutral por el migrante y respetar y aceptar su opinión, aun cuando la propia opinión difiera radicalmente de la del migrante.
Atención y observación del comportamiento
Significa estar atento, interesado y preocupado por lo que dice el migrante y vigilar lo que ocurre durante la interacción, con el objetivo de crear y mantener un entorno seguro (no solo un espacio físico seguro).
Para comprender en qué consiste la atención y la observación en el contexto del asesoramiento, puede ser útil recordar la regla nemotécnica APIOR:
A = Asiento
El asesor debe sentarse de manera firme y decidida delante de la persona que retorna, es decir, adoptar una postura que muestre implicación. Además, conviene que ambos se sienten de la misma manera: el asesor puede preguntar primero al migrante dónde prefiere sentarse, dándole la opción de sentarse en una silla o en el suelo, y sentarse de la misma manera que él. Esto hará que el migrante se sienta respetado y en igualdad de condiciones con el asesor.
P = Postura abierta
Es importante preguntarse qué posturas son culturalmente adecuadas y muestran interés y buena disposición. En algunos países, los brazos y las piernas cruzadas pueden considerarse una señal de falta de respeto, mientras que una postura más abierta puede mostrar buena disposición e interés por lo que el migrante va a decir.
I = Inclinación
Una ligera inclinación del tronco hacia el migrante demuestra interés por lo que se dice. Sin embargo, inclinarse demasiado hacia delante o colocarse en esa posición desde el principio puede resultar intimidante. Reclinarse hacia atrás, por el contrario, puede indicar falta de interés o aburrimiento.
O = Ojos (contacto visual)
Es importante mirar al migrante cuando habla. Esto no significa quedarse mirándolo fijamente, sino establecer contacto visual de manera sutil y frecuente. No obstante, también es importante conocer las diferencias culturales, ya que en algunas culturas el contacto visual se considera inapropiado. Al principio de la entrevista, para permitir que la persona se acomode a la situación, es preferible no establecer contacto visual. A medida que la entrevista avanza, se puede ir aumentando el contacto visual para demostrar pleno interés.
R = Relajación
Durante la entrevista, es importante mostrarse relajado de manera natural. Esto ayudará al entrevistado a relajarse y centrarse en los temas de conversación.
Obstáculos para una comunicación eficaz
La comunicación eficaz también puede facilitarse sabiendo qué es lo que NO hay que hacer. Existen obstáculos a la comunicación, como los siguientes:
1. Ordenar, mandar, exigir
- Tiene que hacer lo que yo le diga.
- ¡Deje de hablar!
- Cuénteme todo sobre...
2. Advertir o amenazar
- Si no hace esto, tendrá que afrontar las consecuencias...
- Si se hubiese ocupado más...
3. Juzgar o criticar
- No debería haber hecho esto.
- Debería haber hecho aquello.
- Si hubiese tenido más cuidado, no hubiese cometido ese error.
4. Dar consejos que no se pidieron (incluso aunque la intención sea buena)
- En su lugar, yo lo haría de esta manera.
- Esto es mejor. Hágalo así.
5. Impugnar o cuestionar o poner en duda las decisiones de la persona que retorna
- ¿De verdad hizo eso?
- ¿Por qué decidió marcharse?
y:
- Términos excesivamente complejos, desconocidos y técnicos.
- Tabúes y barreras emocionales. Algunos migrantes pueden tener dificultades para expresar sus emociones o cualquier opinión que pueda considerarse impopular y quizás consideren que algunos temas están completamente “prohibidos” o son tabú, como la política, la religión o la discapacidad (física y mental).
- Falta de atención e interés y distracciones.
- Diferencias de percepción y opinión.
- Discapacidades físicas como problemas auditivos o dificultades del habla.
- Obstáculos físicos para la comunicación no verbal. La imposibilidad de ver los gestos, las posturas y el lenguaje corporal general puede reducir la eficacia de la comunicación.
- Las diferencias entre idiomas y la dificultad de comprender acentos desconocidos.
- Expectativas y prejuicios, que pueden dar lugar a falsas suposiciones o estereotipos. Las personas muchas veces escuchan lo que quieren escuchar, y no lo que realmente se ha dicho, y extraen conclusiones incorrectas.
- Diferencias culturales. Las normas de interacción social varían significativamente de una cultura a otra, al igual que las maneras de expresar emociones. Por ejemplo, el concepto de espacio personal varía según la cultura y el contexto social
COMPETENCIAS Y CONSEJOS SOBRE COMUNICACIÓN NO VERBAL
Lenguaje corporal. A menudo es posible notar los cambios de expresión en la cara de otras personas. De igual modo, la persona que retorna puede ver las expresiones faciales del asesor y notar la tensión en su lenguaje corporal. El lenguaje corporal puede enviar señales de atención positiva
Otra competencia no verbal fundamental que se debe utilizar durante una sesión de asesoramiento con la persona que retorna es el silencio. El silencio ofrece a la persona que retorna la oportunidad de reflexionar sobre diversas cuestiones. Si bien proporciona un espacio para la reflexión, el silencio debe ser activo y siempre reflejar interés. Desde la perspectiva de la persona que retorna, el silencio puede ser puntualmente un indicativo de vergüenza o resentimiento. La mayoría de las personas se sienten incómodas con los silencios y tienden a intervenir en la conversación con lo primero que se les viene a la cabeza, que suele ser irrelevante. Esto debe evitarse. Permita las pausas, incluso al principio de la entrevista de asesoramiento, antes de que la persona empiece a hablar. Si la persona se detiene, pero el asesor siente que su interlocutor aún no ha terminado de hablar, es importante aguantar el silencio. Es posible que la persona esté pensando en algo importante. Después de unos minutos, el asesor puede intervenir con frases como “parece que esto le ha dado que pensar” para hacer saber a su interlocutor que el asesor está pendiente de lo que se dice y puede facilitar el diálogo.
Recuerde mostrar su presencia en el diálogo mediante conductas no verbales positivas. La expresión facial es un claro indicador del pensamiento y el estado de ánimo. Es importante ser consciente del lenguaje corporal propio. Subir la mirada al techo, encorvarse, juguetear excesivamente con los dedos o poner un rostro adusto son todas muestras de desinterés por la conversación. Se debe mirar a la persona que habla, sonreír y escuchar con atención.
El adjetivo “psicosocial” define la relación entre ‘mente’ y ‘sociedad’. En el ámbito de la migración, este adjetivo engloba tres dimensiones subyacentes e interrelacionadas: la biopsicológica, la socioeconómica o sociorelacional, y la cultural-antropológica.
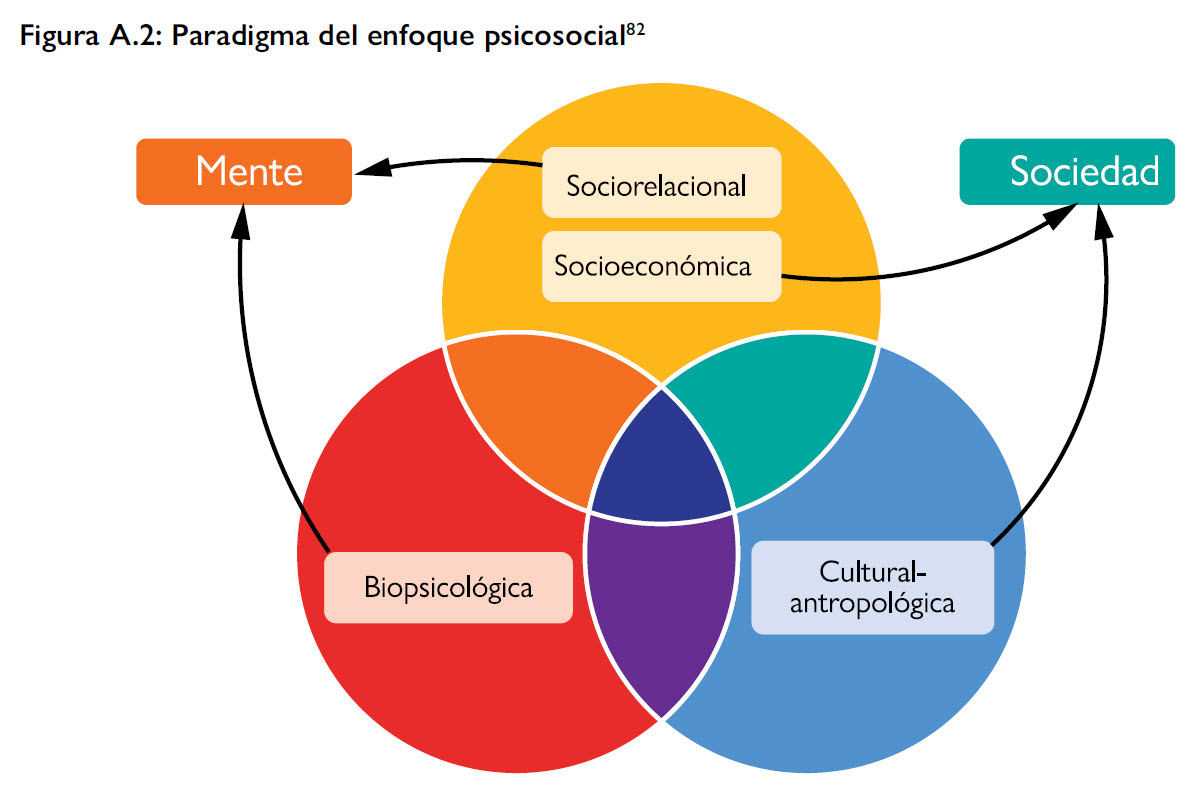
Los tres factores son igualmente importantes, dependen los unos de los otros y se influyen mutuamente.
El factor sociorelacional o socioeconómico se compone de dos aspectos complementarios: el sociorelacional pone de relieve la calidad de las relaciones, con familiares, amigos, colegas, homólogos, extranjeros, enemigos y otros, y el socioeconómico se refiere a la disponibilidad de recursos y al acceso a ellos, por ejemplo, al sistema de atención de la salud y a la tecnología de la información. Este factor se centra en las interacciones y la interdependencia entre la persona y el grupo.
El factor biopsicológico engloba todos los aspectos biológicos y psicológicos que caracterizan al ser humano: los comportamientos, la salud, los pensamientos, las emociones y los sentimientos. Se refiere también a la interrelación entre el cuerpo y la mente y a la influencia mutua entre la biología, y el funcionamiento psicológico y los procesos mentales. Se incluyen en este factor las emociones, los sentimientos, la salud física y mental, las vulnerabilidades físicas y psicológicas, el estrés y las reacciones derivadas, los mecanismos de afrontamiento y la resiliencia.
El factor cultural-antropológico abarca la cultura y la antropología. La cultura se define como un sistema compartido de creencias, valores, costumbres, comportamientos y creaciones que los miembros de una sociedad utilizan para enfrentarse a su mundo y sus iguales y que se transmite de generación en generación a través del aprendizaje83. La antropología, como complemento de la cultura, se ocupa de los orígenes, el desarrollo y la historia del ser humano. Estudia las similitudes y las diferencias entre sociedades, creencias y comportamientos de grupo, incluidos rituales y tradiciones relacionados con culturas específicas. Ambos son interiorizados por las personas en diferente grado. En resumen, el factor cultural-antropológico examina las diferencias culturales entre personas, la formación de las culturas y la manera en que las interacciones y las experiencias humanas definen el mundo.
Los tres factores se influyen mutuamente y, desde un punto de vista psicosocial, es posible comprender y analizar correctamente todos los aspectos del fenómeno migratorio examinando la repercusión de unos factores sobre otros. Los acontecimientos humanos pueden analizarse utilizando cualquiera de los tres factores, pero es importante tener en cuenta que los otros dos factores siempre influirán en la perspectiva adoptada.
Cómo influye el retorno en la interrelación de los factores psicosociales
El paradigma descrito anteriormente se utiliza para explicar la complejidad psicosocial de la migración de retorno, factor por factor y teniendo en cuenta la interrelación entre los tres factores, en particular cuando el proyecto de migración no produce los resultados esperados. En el nivel individual del modelo psicosocial, las principales reacciones son:
Nivel biofísico
-
Fatiga, agotamiento, trauma físico
Los migrantes pueden estar expuestos a situaciones de violencia, torturas, detenciones y condiciones abusivas de trabajo que pueden producir diversos traumas y a un estado general de agotamiento, exacerbado por reacciones de estrés. -
Enfermedades infecciosas y no transmisibles
Los migrantes que retornan pueden haber sido sometidos a violencia sexual y de género, haber estado expuestos al contagio de diferentes enfermedades y haber tenido un acceso limitado a servicios de salud. -
Discapacidades
Como resultado de la violencia, las torturas y los abusos, los migrantes pueden sufrir discapacidades físicas o cognitivas, que quizás afecten drásticamente a su vida cotidiana. -
Adicciones
Como mecanismo de afrontamiento ante las penurias de la migración, algunos migrantes pueden desarrollar una adicción al alcohol o a las drogas.
Nivel psicológico
-
Vergüenza
La vergüenza nace fundamentalmente de la idea de que el proyecto de migración ha fracasado. La persona que retorna está convencida de que ha vuelto con las “manos vacías” y ha perdido crédito. En otros casos, la vergüenza puede deberse a acontecimientos traumáticos durante el proceso de migración, como la violencia, los abusos, la tortura y las detenciones. -
Culpa
La persona que retorna puede sentirse culpable porque no ha sido capaz de dar buen uso a la inversión económica, psicológica y social que su familia, sus amigos y su comunidad han hecho para que él o ella pudiera marcharse. Esto puede verse agravado por la pérdida de amigos y familiares en el lugar de origen o por el tiempo que se ha permanecido en el extranjero. -
Ansiedad
La migración de retorno es una fuente de ansiedad por sí misma debido al alto grado de imprevisibilidad del futuro. -
Frustración
Es la consecuencia de sentirse rechazado, pero también de tener dificultades para encontrar un trabajo, conseguir un medio de vida o ser aceptado por la comunidad.
-
Tristeza
La tristeza nace del fracaso del proyecto de migración, el rechazo en el país de acogida y el posible rechazo en la comunidad de origen, la pérdida de compañeros de vida y la pérdida de identidad. -
Desorientación
La persona que retorna ha cambiado durante su estancia en el extranjero y también lo ha hecho su país de origen. Esto la hace sentir desorientada tras el retorno, lo cual afecta a su adaptación. -
Sentimiento de inferioridad
La persona que retorna puede sentirse inferior a las personas que permanecieron en el lugar de origen y no migraron. -
Percepción de fracaso
El proyecto de migración ha fracasado y la persona que retorna se culpa a sí misma de ese fracaso. -
Inestabilidad emocional
La persona experimenta altibajos: un pequeño éxito puede hacerla sentir bien y un ligero revés puede hacerla sentir incomprendida y sola. -
Sentimiento de pérdida
Este sentimiento está relacionado con la crisis de identidad. Al retornar, el migrante siente que la identidad individual y social que desarrolló en el extranjero no es reconocida en el país de origen y que su antigua identidad puede haberse perdido en cierta medida. -
Sentimientos de desesperanza e impotencia
Estos sentimientos están relacionados con la pérdida de confianza en la capacidad de gestionar acontecimientos y la convicción de que ningún acontecimiento será positivo. Como resultado, es posible que algunos migrantes que retornan no sean capaces de encontrar una motivación y ser proactivos. -
Miedo
Los migrantes que retornan a veces se sienten constantemente en peligro, independientemente de que la amenaza sea ficticia o real. Esto puede deberse a hechos traumáticos del pasado, como situaciones de violencia, tortura o detención. -
Cólera
Los sentimientos de cólera pueden estar dirigidos contra uno mismo, el país de migración, los agentes e interlocutores encargados del retorno, los familiares o los amigos como reacción frente al estrés y por sentirse rechazado o víctima de injusticias. -
Soledad
Es un sentimiento frecuente relacionado principalmente con la sensación de incomprensión por parte de familiares, amigos y miembros de la comunidad tras el retorno. El sentimiento de soledad probablemente también haya acompañado al migrante durante su estancia en el extranjero. -
Baja autoestima y confianza en sí mismo
La persona que retorna puede tener una opinión negativa de sí misma debido a que muchas de sus expectativas no se han cumplido, y el temor a no lograr reintegrarse en su país de origen la lleva a infravalorarse. Tal vez sienta que no puede tener éxito en ningún nuevo proyecto de vida. -
Atención al pasado o al futuro antes que al presente
Para la persona que retorna, el presente representa un reto y, en ocasiones, una amenaza. Estas personas tal vez se centren más en el pasado, o bien porque no pueden desprenderse de las experiencias y acontecimientos negativos del pasado, o bien porque el pasado, de alguna manera, les resulta más gestionable que el presente dinámico. También es posible que se centren en el futuro como escapatoria a los retos del presente.
Nivel sociorelacional
-
Riesgo de estigmatización social
La familia y la comunidad en el país de origen tal vez estigmaticen la decisión de retornar. Sin embargo, esto no suele ocurrir si el migrante regresa voluntariamente para invertir lo que ha adquirido y ahorrado en el extranjero. -
Consideración de la persona como un fracaso
La persona que retorna puede sentirse o sentir que la consideran un fracaso porque no ha cumplido las expectativas de su familia, sus amigos o los miembros de su comunidad, quienes la admiraron, depositaron esperanzas en ella e invirtieron dinero y otros recursos tangibles e intangibles en su estancia en el extranjero. -
Consideración de la persona como un problema o una carga
La persona que retorna puede ser vista como una boca más que alimentar, especialmente justo después de su retorno, debido a la falta inicial de medios de vida. En particular, si la persona que retorna presenta un problema de salud, el costo de la atención y los cuidadores representará una carga adicional. -
Dificultad para reintegrarse en la familia
La familia tal vez haya invertido recursos tangibles e intangibles en el proyecto de migración de uno de sus miembros y le resulte difícil acogerlo tras su retorno. -
Aislamiento social y sensación de incomprensión
El aislamiento social es una reacción frecuente en las personas que retornan y creen que su situación actual (y tal vez su decisión inicial de marcharse) no se comprende o no se comprenderá. Esta reacción es incluso más pronunciada en el caso de los migrantes que retornan de manera forzosa. También es importante tener en cuenta que algunos migrantes no quieren ponerse en contacto con sus comunidades de origen o ni siquiera informarlas de su retorno. El aislamiento es un factor determinante de la depresión y puede desencadenar un círculo vicioso en el que la persona que retorna no recibe apoyo porque permanece alejada de cualquier tipo de ayuda. -
Falta de confianza
El temor a no ser aceptada ni comprendida puede determinar la falta de confianza de la persona que retorna en su familia, sus amigos y la comunidad. La persona tal vez piense que nadie está dispuesto a ayudarla con su reintegración, y es muy probable que se guíe por rumores y suposiciones.
Nivel socioeconómico
-
Pobreza y problemas financieros
Las personas a menudo regresan con las “manos vacías” desde un punto de vista financiero. Tal vez tengan deudas y una familia que mantener. -
Dificultad para encontrar un empleo
La situación económica del país de origen puede reducir la posibilidad de encontrar un empleo o una actividad de generación de ingresos, lo cual puede haber sido el principal motivo por el que la persona se marchó. -
Deudas
La persona tal vez retorne cargada de deudas que es incapaz de saldar. Quizás haya contraído deudas con familiares, amigos u otros miembros de la comunidad.
Nivel cultural-antropológico
-
Pertenencia cultural
La pertenencia cultural se pondrá en duda dependiendo de la duración de la estancia en el extranjero. La persona que retorna ha pasado por un proceso de asimilación en el país de acogida, que la ha llevado a aprender nuevos hábitos, rituales y tradiciones. Tras retornar, puede tener dificultades para sentirse parte de un país o una comunidad que ha cambiado o ella percibe como diferente. -
Cambios en el país
El país de origen que conocía la persona que retorna puede haber cambiado sus normas, hábitos y papeles sociales -
Transferabilidad de lo aprendido en el extranjero
Los cambios culturales, incluso los más sutiles, relacionados con las normas, los hábitos y los papeles sociales tal como se han aprendido en el extranjero tal vez no se apliquen en el país de origen. -
Cambios en el comportamiento y los hábitos anteriores
Dependiendo de la duración de su estancia en el extranjero, la persona que retorna habrá adquirido otros hábitos, actitudes, comportamientos y, en general, una nueva visión del mundo. Tal vez le cueste adaptarse a una alimentación diferente, un ritmo de vida distinto y una manera de pensar que difiere considerablemente de aquella a la que estaba acostumbrada.
Como se ha explicado anteriormente, estas cuestiones están interrelacionadas. Por ejemplo, las personas que retornan pueden sentirse avergonzadas si son incapaces de saldar sus deudas, lo cual constituye una causa de estigmatización social que puede hacer que se sientan solas, excluidas y desamparadas. Asimismo, las personas que retornan con un problema de salud y se convierten en una carga para su familia, que deberá hacerse cargo del costo de su tratamiento, pueden sentirse frustradas y perdidas. Esta interrelación de factores se explica detenidamente en el siguiente recuadro con un ejemplo muy práctico.
Aplicación del enfoque psicosocial para comprender las necesidades de las personas
que retornan
“Un hombre que retorna a su país de origen acaba de llegar al aeropuerto. Está cansado porque lleva dos noches sin dormir. Ha tenido que pasar dos días en el aeropuerto del país de tránsito con otros cientos de migrantes que retornaban a sus países de origen, todos apiñados en una zona restringida. El hombre es musulmán. En los dos últimos días ha comido muy poco. Se siente avergonzado y teme pedir comida porque desconoce las normas, no quiere que lo consideren un mendigo y no lleva suficiente dinero encima en caso de que tenga que pagar por la comida que le ofrezcan”.
Este ejemplo muestra cómo se interrelacionan los tres factores o dimensiones psicosociales: el hombre tiene hambre (factor biológico) y le avergüenza pedir comida (factor psicológico); no lleva dinero para comprarla (factor socioeconómico); y se muestra temeroso y reacio porque no sabe cómo comportarse en esta situación que es nueva para él (factor cultural-antropológico) y no quiere que lo consideren un mendigo (factor sociorelacional y cultural). Para prestar ayuda en esta situación, es conveniente priorizar las necesidades: el hombre necesita comida (factor biológico), pero también apoyo psicológico y una explicación sobre las normas pertinentes. La comida debe proporcionarse de una manera que no avergüence al hombre delante de sus iguales y sea culturalmente aceptable. Al interactuar con una persona que retorna, el gestor de
82 Schininà, G. "The paradigm of a psychosocial approach" en Livelihood Interventions as Psychosocial Interventions (video en línea, 2016).
83 Bates D. G. y F. Plog, Cultural Anthropology. Tercera edición, McGraw-Hill (Nueva York, 1976).
Sobre todo durante el primer encuentro con el gestor de casos, las personas que retornan pueden mostrarse tensas en mayor o menor medida. Esa tensión quizás se deba a sus vivencias, su percepción negativa del retorno o su ansiedad sobre el futuro, o tal vez las personas estén nerviosas o angustiadas por la propia sesión de asesoramiento, que representa un momento importante en su proceso de retorno. Es parte del trabajo del gestor prestar apoyo emocional de primera línea si observa que la persona está angustiada o desasosegada.
Cuadro A.1 : A continuación, pone de relieve algunas manifestaciones de angustia o desasosiego:
| Físicas | Emocionales | Del comportamiento | Cognitivas |
|---|---|---|---|
| Temblores | Ojos llorosos | Mal aspecto/Falta de higiene | Confusión |
| Jugueteo con los dedos | Suspiros frecuentes | Actitud de alerta | Olvidos o despistes |
| Golpeteo con los dedos o taconeo | Desánimo | Lentitud o rapidez al hablar | Incapacidad para concentrarse |
| Sudoración | Sentimientos de desesperanza, culpa o vergüenza | Deglución frecuente y frotado de las palmas de la mano contra la ropa | Respuestas irrelevantes a las preguntas formuladas y dificultad para encontrar las palabras adecuadas |
| Fatiga extrema | Miedo | Dificultad para hacer lo correcto | Concentración en los aspectos negativos |
| Mareos y dificultades para respirar | Irritabilidad y arrebatos de cólera | Desasosiego | Pensamiento lento |
Cómo actuar: Apoyo emocional
En primer lugar, es importante mantener la calma. Pregunte a la persona que retorna si necesita hacer una pausa. Ofrézcale un vaso de agua o algo que la reconforte. Una breve charla intrascendente puede ayudar a reducir la tensión: hablen de temas generales, como el tiempo, la actualidad o las aficiones personales.
“Hace calor/frío aquí, ¿verdad?”. Este tipo de frases ayudan a la persona a regresar al presente y desprenderse de sus pensamientos.
“¿Qué le gusta hacer en su tiempo libre?”. Este tipo de preguntas ayudan a la persona a pensar en algo que le gusta.
“¿Le gusta escuchar música/bailar/hacer deporte?”. Es importante centrar la pregunta en algo agradable.
Si el migrante que retorna está particularmente tenso y muestra claros signos de sufrimiento, es posible prestar ayuda inmediata bajo la forma de primeros auxilios psicológicos.
Primeros auxilios psicológicos
Esta es una herramienta de apoyo destinada a ayudar a cualquier persona, adulto, adolescente o menor, que haya estado sometida a una o varias situaciones estresantes o un periodo prolongado de estrés. La herramienta ha sido desarrollada por la Organización Mundial de la Salud (OMS), War Trauma Foundation (WTF) y World Vision International (WVI) y puede ser utilizada por personas que no sean profesionales84.
La razón por la que se prestan primeros auxilios psicológicos radica en que existen pruebas que demuestran que las personas se recuperan mejor si:
- se sienten seguras, conectadas con otras personas, tranquilas y optimistas;
- tienen acceso a apoyo social, físico y emocional;
- recuperan una cierta sensación de control si logran ayudarse a sí mismas.
No obstante, no todos los migrantes que viven situaciones estresantes o periodos prolongados de estrés necesitan o quieren recibir primeros auxilios psicológicos. Aunque no se debe imponer la ayuda a quienes no la solicitan, es importante ponerla fácilmente a disposición de quienes tal vez quieran recibirla.
Asimismo, hay personas que necesitan una ayuda más específica que la que se presta a través de los primeros auxilios psicológicos. En estos casos, las personas necesitadas deben ser derivadas a atención médica o psicológica especializada. ¿Quiénes son esas personas? Son personas que:
- intentan o afirman haber intentado suicidarse o autolesionarse;
- son especialmente violentas con otras personas;
- han llegado a un punto en el que no recuerdan datos sencillos de su vida (como su nombre) o no son capaces de seguir rutinas básicas (como levantarse de la cama o comer) (esto puede comprobarse interrogando directamente al migrante);
- afirman haber sido recientemente víctimas de violaciones, torturas, violencia personal o trata o haber sido testigos de acontecimientos trágicos;
- dicen consumir drogas;
- dicen padecer una enfermedad psiquiátrica, especialmente si no han consumido drogas durante un periodo prolongado;
Los primeros auxilios psicológicos pueden ofrecerse durante la situación o periodo de estrés, inmediatamente después o incluso más adelante, si es posible, y deben prestarse en un contexto y un lugar que garanticen la seguridad y la protección del gestor de casos y la persona que retorna. Además, lo ideal es que los primeros auxilios se presten en lugares en los que sea posible proteger la confidencialidad y mantener una cierta privacidad. Prestar primeros auxilios psicológicos de manera responsable supone:
- Respetar la seguridad, la dignidad y los derechos.
- Adaptar la manera de actuar a la cultura de la otra persona.
- Conocer otras medidas de respuesta de emergencia.
- Cuidarse a uno mismo.
Antes de prestar primeros auxilios psicológicos, tenga en cuenta las siguientes normas éticas:
| QUÉ DEBE HACER | QUÉ NO DEBE HACER |
|---|---|
|
|
Ejercicios de relajación
Si la persona parece desconectada de la realidad, ayúdela a restablecer el contacto:
- consigo misma (sintiendo los pies sobre el suelo, golpeteando sus manos sobre su regazo);
- con su entorno (deteniendo la mirada en los objetos que la rodean);
- con su respiración (centrándose en la respiración y respirando lento).
El gestor puede proponer uno de los siguientes ejercicios de relajación inmediata y reconexión con el aquí y el ahora.
Respiración profunda
Preparación:
Pida a la persona que apoye la espalda en el respaldo de la silla o, si es posible, se recueste boca arriba en un sofá o en el suelo sobre una esterilla. Lo importante es que sus hombros, su cabeza y su cuello tengan un apoyo..
Con un tono sosegado y cálido, dé las siguientes instrucciones:
(Tenga en cuenta que en las siguientes instrucciones el signo ‘...’ indica una pausa de tres segundos).
“Si se siente seguro/a, cierre los ojos o pose la mirada en la pared que tiene delante (o en el techo, si está recostado/a). Ahora, respire varias veces y céntrese en su respiración...
Inhale... y exhale... Siga el ritmo de mi voz... Inhale... y exhale... (No se apresure e intente ralentizar la respiración de la persona mientras sigue hablando)...
Ahora, inhale por la nariz... Permita que el aire ocupe todo su abdomen...
Y exhale por la boca... Note cómo se vacía su abdomen...
A continuación, coloque una mano en el abdomen, y la otra, en el pecho...
Al inhalar, note cómo se hincha el abdomen... Al exhalar, fíjese cómo se vacía... La mano que tiene sobre el abdomen debe moverse más que la que ha colocado sobre el pecho...
Realice otras tres respiraciones profundas... Coloque todo el aire en su abdomen y note cómo se hincha y se deshincha... Ahora, mientras inhala, visualice el aire entrando en su cuerpo y llenándolo/a de calma y paz... Siéntalo en todo su cuerpo...
Ahora exhale... y, al hacerlo, note cómo el aire arrastra consigo todas las tensiones...
Inhale... y exhale...”.
Repita el ejercicio durante cinco minutos o más, hasta que vea que la persona se relaja de verdad.
Cierre el ejercicio de la siguiente manera:
“Ahora, respire con normalidad... vuelva a colocar la atención sobre su cuerpo, que ahora está relajado... sobre la silla... y sobre esta habitación... intente visualizar la habitación... y todos sus objetos y luego a usted y a mí... Cuando sienta que es el momento adecuado para usted, abra lentamente los ojos... y estire los brazos, las piernas y el resto del cuerpo...”.
Hágalo usted mismo para mostrarle a la persona cómo debe hacerlo y, a continuación, pídale que lo imite.
Si el ejercicio produce el efecto contrario al previsto, no insista e interrumpa la sesión. Pruebe otro ejercicio.
Cuenta regresiva
Se trata de un ejercicio sencillo pero eficaz, basado en respirar y contar. Pida a la persona que se siente o se recueste en una posición cómoda con los brazos y las piernas apoyados en una silla o en el suelo.
A continuación, cuente cada inhalación y cada exhalación, desde 10 hasta 1.
Puede hacerlo del siguiente modo:
“Contemos y respiremos de este modo:
9 – exhalamos
8 – inhalamos
7 – exhalamos
6 – inhalamos
5 – exhalamos
4 – inhalamos
3 – exhalamos
2 – inhalamos
1 – exhalamos
Ahora repitamos”.
Repita el ejercicio las veces que considere necesario para que la persona se relaje, a condición de que no produzca el efecto contrario.
Recuerde que a través de la respiración es posible controlar indirectamente la frecuencia cardíaca, adaptando la duración y la profundidad de cada inhalación y exhalación. La técnica de la cuenta regresiva, que desvía la atención puesta en aquello que produce estrés hacia los procesos internos que tienen lugar en el cuerpo, alivia el efecto psicológico de asignar a la mente una tarea complicada en la que concentrarse.
La imaginación: Un lugar seguro
Pida a la persona que retorna que se acomode bien en la silla (mejor sería una butaca o un sillón con apoyos para la espalda, la cabeza y los brazos). Pídale que durante unos minutos se centre en su respiración, cierre los ojos (si no le incomoda o le produce ansiedad) y tome conciencia de cualquier tensión que alberga su cuerpo y luego expulse esa tensión de su cuerpo con cada exhalación.
A continuación, propóngale lo siguiente:
- “Imagine un lugar en el que se sienta tranquilo/a, en paz y seguro/a. Puede ser un lugar conocido, un lugar al que le gustaría ir, un lugar que ha visto en imágenes o simplemente un remanso de paz creado por su propia mente.
- Cuando llegue a ese lugar, mire a su alrededor y deténgase en los colores y las formas.
- Preste atención a los sonidos que lo/la rodean, o incluso al silencio que envuelve el ambiente. Escuche los sonidos alejados y también los cercanos; los que se escuchan con claridad y los que son más sutiles.
- Deténgase en los olores o los perfumes que percibe en el lugar.
- Luego céntrese en las sensaciones de su piel: la tierra o el apoyo bajo sus pies, la temperatura, el movimiento del aire y cualquier otra cosa que pueda tocar con sus manos.
- Perciba la agradable sensación física que invade su cuerpo mientras disfruta de este espacio seguro.
- Ahora que se encuentra en este remanso de paz y seguridad, si lo desea, puede aprovechar para darle un nombre a este lugar, ya sea una palabra o una frase, que pueda utilizar para trasladarse a él siempre que lo necesite.
- Puede quedarse un rato más en el lugar, disfrutando de la paz y la seguridad que le ofrece, o marcharse, si lo desea. Simplemente abra los ojos despacio y tome conciencia del lugar en el que se encuentra para que su cuerpo regrese al aquí y al ahora.
- Ahora que ha abierto los ojos, tómese unos minutos para volver completamente en sí. Continúe respirando lenta y rítmicamente. Recuerde que su remanso de paz y seguridad siempre estará disponible cuando necesite regresar a él”.
Muestre empatía durante la escucha activa, utilizando palabras reconfortantes y gestos no verbales. Recuerde que los migrantes que han vivido situaciones muy estresantes o incluso traumáticas temen perder la razón y que nadie sea capaz de comprenderlos. Necesitan a alguien que no crea que se «equivocan».
84 OMS, WTF y WVI, Primera ayuda psicológica (Ginebra, 2011).
El gestor de casos debe haber sido informado por los asesores en el país de acogida de cualquier enfermedad de salud mental que se le haya diagnosticado a la persona que retorna. Esto permitirá al gestor preparar el encuentro con la persona y, si es necesario, proporcionarle asistencia. Siempre que sea posible, se debe contar con la familia desde el momento de la llegada de la persona a su lugar de origen. Entretanto, el gestor de casos debe comprobar en qué medida la familia está al corriente del estado de salud mental de la persona que retorna y, si es necesario, proporcionarle información y consejos de gestión básicos. Si no es posible contar con la participación de la familia desde el momento de la llegada, el gestor debe reunirse a solas con la persona que retorna en el aeropuerto o el puerto de entrada al país. Debe acompañarla a una zona tranquila y apartada, sentarse junto a ella y preguntarle sobre el viaje y su estado de salud (“¿Qué tal ha ido el viaje?”, “¿Cómo se siente?”). Asimismo, debe comprobar si la persona posee información sobre su estado de salud mental que le haya sido proporcionada en el país de acogida.
El gestor puede hacer las siguientes preguntas:
Gestor de casos: “Mis colegas, a los que ha conocido en el país de acogida, me comentaron que ha tenido algunos problemas de salud mental recientemente. ¿Esto le causa dificultades en su vida cotidiana, no es así?”.
La pregunta tiene por objeto determinar si la persona es consciente de su trastorno.
Si la respuesta es positiva, la primera sesión de asesoramiento puede centrarse en elaborar un plan de apoyo, con medidas inmediatas para satisfacer las necesidades básicas de la persona:
Gestor: “¿Sabe su familia que ha regresado?”.
En caso afirmativo, pregunte a la persona que retorna en qué familiar confía más y póngase en contacto con la familia.
En caso negativo, indague en los motivos por los que la persona no ha informado de su regreso a su familia y ofrézcale ayuda.
Gestor: “¿Tiene un lugar donde quedarse?”.
En caso negativo, proporciónele un albergue temporal en el que pueda recibir comida y alojamiento.
Gestor: “¿Tiene un teléfono móvil?”.
En caso afirmativo, tome nota del número de teléfono. En caso negativo, proporciónele un teléfono móvil.
Si la respuesta en negativa, tal vez la enfermedad mental sea grave y la persona lo niegue, o el diagnóstico sea erróneo. No corresponde al gestor de casos determinar la coherencia entre la información recibida y el estado real de la persona que retorna. En estos casos, antes de elaborar un plan de apoyo y establecer un calendario de reuniones, se recomienda derivar a la persona a un psiquiatra, si hay alguno disponible, o a un médico o psicólogo.
Gestor: “¿Está tomando algún medicamento para aliviar su trastorno? ¿Qué medicamento?”.
El objetivo de esta pregunta es verificar si la persona es consciente de su trastorno y comprobar si el medicamento que consta en los registros coincide con el que ella, que debe viajar con un certificado médico específico, afirma estar tomando.
Si la respuesta es positiva, es importante preguntar a la persona que retorna si la cantidad de medicamento que lleva consigo es suficiente hasta que tenga lugar el próximo seguimiento médico programado. Si no es suficiente, se debe realizar una derivación urgente. La continuidad de la atención es esencial cuando las personas que retornan presentan un trastorno mental.
Si la respuesta es negativa, se recomienda derivar a la persona a un especialista en salud mental.
Gestor de casos: “¿Lleva el medicamento con usted? ¿Lo toma con regularidad?”.
El objetivo aquí es comprobar el cumplimiento de la prescripción médica. La respuesta informará al gestor sobre los recursos de la persona que retorna, sus fortalezas y la urgencia del seguimiento médico. Si la respuesta es positiva, es útil felicitar a la persona y recordarle cuán importante es tomar los medicamentos con regularidad.
Si la respuesta es negativa, es importante averiguar las razones y dar algunos consejos para que la persona cumpla la prescripción médica (“Puede usar un reloj con alarma” o “Puede ponerse una alarma en el teléfono”). En estos casos, es necesario realizar una derivación.
Llegado el caso, el gestor debe recordar a la persona que presenta un trastorno de salud mental que existen servicios de salud en el país donde puede solicitar ayuda.
Después de prestar apoyo emocional de primera línea teniendo en cuenta las dificultades de la travesía, el gestor de casos debe programar una cita con la persona que retorna en la oficina de la organización. Es muy importante en esta etapa conseguir el número de teléfono del migrante Y un familiar o, siempre con el consentimiento de la persona que retorna, el de un amigo.
Como se comentó anteriormente, la persona tal vez no considere necesario volver a reunirse con el gestor de casos. Esto puede ser consecuencia de su trastorno. En estos casos, el gestor debe animarla amablemente a pedir ayuda.
Como se ha explicado anteriormente, es posible que las personas con trastornos como los que aquí se describen tengan que ser derivadas inmediatamente si:
- Son particularmente agresivas;
- Dicen haber intentado suicidarse o afirman tener la intención de hacerlo;
- No recuerdan datos sencillos de su vida (como su nombre) o dicen ser incapaces de seguir rutinas básicas (como levantarse de la cama, comer o cuidar su higiene personal);
- Afirman haber sido recientemente víctimas de violaciones, torturas, violencia personal o trata o haber sido testigos de acontecimientos trágicos;
- Dicen ser consumidores de drogas, especialmente si no han consumido drogas durante un tiempo prolongado;
- Afirman tener problemas psiquiátricos preexistentes, se comportan de tal manera que resulta imposible mantener un diálogo con ellas o hacen sentir al gestor incómodo, tenso o turbado;
- Afirman no disponer de los medicamentos que necesitan o dicen haberse quedado sin medicamentos.
Los gestores de casos siempre deben ser conscientes de sus límites y no intentar hacerlo todo por sí mismos. A quienes necesitan una ayuda más especializada, es necesario derivarlas a un especialista en salud mental. El gestor de casos debe explicar de la manera más sencilla posible las razones por las que solicita una derivación y el tipo de apoyo que recibirá la persona interesada, a quien también se ha de pedir su opinión (siempre se debe tener en cuenta el estigma asociado a los problemas de salud mental).
Independientemente de las estadísticas y los diagnósticos, se debe prestar especial atención a todo migrante que presente signos de sufrimiento mental. Los gestores de casos pueden desempeñar un papel importante en la estabilización o reducción del malestar emocional de las personas que retornan. Todas las técnicas de comunicación descritas en las páginas anteriores, así como los conocimientos básicos sobre signos y síntomas de trastorno mental, son útiles para crear un clima de seguridad y confianza y preparar a las personas que presentan un trastorno mental para una reintegración asistida.
En resumen, es recomendable que el gestor de casos, independientemente del tipo de trastorno de que se trate, siempre pregunte a la persona que retorna:
- Si lleva los medicamentos consigo (si el gestor duda de que la persona cumpla la prescripción médica, es conveniente que se pida a la familia que colabore).
- Si su familia es consciente del trastorno y está dispuesta a acogerla y apoyarla.
- Si ella y su familia están tranquilas.
Siempre que sea posible, se deben organizar sesiones de concienciación sobre trastornos mentales y apoyo a las personas que retornan, dirigidas a cuidadores.
E.1 Trastornos mentales
WLa OMS calcula que entre el 1% y el 3% de la población padece un trastorno mental grave, y alrededor del 10%, un trastorno mental leve o moderado. Sin profundizar demasiado en cuestiones eminentemente clínicas que trascienden el alcance de este manual, los trastornos mentales graves son aquellos que afectan significativamente al funcionamiento de una persona y tienen más probabilidades de volverse crónicos, mientras que los trastornos mentales de leves a moderados no perturban el funcionamiento de las personas afectadas en la misma medida —en el sentido de que en la mayoría de los casos las personas continúan con su vida— y suelen superarse con tiempo y ayuda. Estos trastornos, como la depresión, pueden ser leves, moderados o graves, según el grado, la duración y el alcance de los síntomas. Otros trastornos como el trastorno psicótico, en cambio, son graves por definición. Las investigaciones sobre la salud mental de los migrantes, en concreto su tendencia a desarrollar más trastornos mentales que la población no migrante, no son concluyentes. Las últimas revisiones sistemáticas de los estudios más fiables en la materia básicamente concluyen que no existen diferencias considerables entre ambas poblaciones, excepto por un trastorno, el trastorno por estrés postraumático, que es más frecuente en refugiados85 y víctimas de la trata86. Otros estudios confirman una mayor prevalencia de trastornos psicóticos y depresión en estos últimos grupos, especialmente en refugiados. Estas diferencias, sin embargo, aunque son estadísticamente significativas, no son altas en términos absolutos. Además, existen muy pocos estudios sobre la salud mental de los migrantes que retornan y sus resultados no son concluyentes. En resumidas cuentas, aunque los migrantes que retornan pueden necesitar apoyo psicosocial porque están sometidos a numerosos factores de estrés, no son propensos a desarrollar un trastorno mental. En principio, cabe esperar la misma proporción de trastornos mentales graves (2%-3%), así como una mayor prevalencia de trastornos mentales de leves a moderados que pueden aliviarse con el tiempo y apoyo social y psicosocial, en los migrantes que retornan que en el resto de la población.
Asimismo, cabe señalar que las experiencias de violencia, tortura, violencia sexual y amenaza y explotación graves son más frecuentes en las personas que retornan a través de programas humanitarios de retorno, como los migrantes de los centros de detención de Libia, que en otros migrantes, lo cual puede dar lugar a una mayor prevalencia de trastornos mentales en los primeros.87
Por último, la detención por motivos administrativos se asocia con un aumento de los trastornos mentales, de modo que este aspecto debe tenerse en cuenta a la hora de tratar con personas que retornan y han estado privadas de libertad.
Como conclusión, no es posible generalizar: la propensión de una persona que retorna a desarrollar un trastorno mental dependerá de una combinación única de experiencias personales, vulnerabilidades, factores de estrés durante la migración y el retorno, y acceso a servicios a lo largo del ciclo migratorio.
Entre las personas que retornan voluntariamente, según la información recabada por la OIM tras analizar los trastornos mentales más recurrentes en las personas que retornan desde los Países Bajos, las formas más frecuentes de trastorno mental son el trastorno depresivo, el trastorno psicótico y el trastorno por estrés postraumático.
En el caso del retorno voluntario asistido, según las normas y reglamentos de la OIM, así como las mejores prácticas extraídas de otros asociados, como gobiernos, organizaciones gubernamentales y no gubernamentales y otros organismos de las Naciones Unidas, el retorno solo debe producirse si:
- Se considera que el migrante ha tomado una decisión informada y competente88.
- La travesía y el retorno no ponen en riesgo la salud mental del migrante.
- Se puede garantizar la continuidad de los cuidados.
Por consiguiente, si el retorno tiene lugar, en principio es necesario que el migrante sea capaz de tomar decisiones y esté en uso de sus facultades, aunque sea en cierta medida, y exista y se haya localizado un sistema de derivación nacional para el trastorno que padece.
Las personas que retornan con un trastorno mental no deben ser reducidas a un mero trastorno. También son personas con necesidades que trascienden a su enfermedad, con recursos y planes y, por lo tanto, necesitan recibir asesoramiento para su reintegración. Por ello, la adquisición de conocimientos básicos sobre los tres trastornos mentales más frecuentes permite al gestor de casos comprender mejor el comportamiento de los migrantes con trastornos durante las sesiones de asesoramiento y comunicarse con ellos adecuadamente.
Cabe señalar como advertencia que no corresponde al gestor de casos intentar diagnosticar trastornos mentales en beneficiarios. Esta se considera una mala práctica, pues los trastornos mentales dependen del alcance y la duración de una constelación de síntomas y sus interacciones. El hecho de intentar comprender la diferencia entre un conjunto de síntomas y un trastorno mental sin una evaluación clínica constituye una mala práctica que puede dar lugar a la estigmatización o derivación innecesaria de la persona afectada y, en términos globales, modificar la relación entre el gestor y la persona que retorna durante el asesoramiento. El presente manual contiene indicaciones para saber cuándo es necesario que el gestor de casos realice una derivación directa u ofrezca a la persona afectada la posibilidad de ser derivada a un experto en salud mental. En el resto de casos, el gestor deberá abstenerse de realizar diagnósticos. Entre las indicaciones que figuran a continuación se incluyen consejos para comunicarse con aquellos migrantes a quienes un profesional ha diagnosticado un trastorno mental previo a la partida o posterior a la llegada antes de que tenga lugar la sesión de asesoramiento.
La siguiente sección contiene recomendaciones para reconocer a los migrantes con trastornos depresivos, trastornos psicóticos y trastornos por estrés postraumático y trabajar con ellos.
E.2 Trastorno depresivo
Un trastorno depresivo es una enfermedad mental caracterizada por un estado de ánimo deprimido, desinterés por la realización de actividades y sufrimiento profundo generalizado. Afecta al cuerpo y a la mente. No es lo mismo que la tristeza, que es un componente habitual de la vida cotidiana mucho menos grave que un trastorno depresivo. El trastorno depresivo, también conocido como “depresión”, afecta al modo en que la persona opina y piensa sobre sí misma y su entorno y al modo en que come, duerme y se comporta. Una baja autoestima, la pérdida de interés por actividades anteriormente placenteras, la falta de energía y el dolor generalizado sin una causa clara son todos elementos propios del trastorno depresivo. Se trata del trastorno mental más frecuente en la población en general y a menudo adquiere carácter crónico, interfiere en la vida cotidiana y causa dolor y sufrimiento a las personas afectadas y sus familias.
Manifestaciones del trastorno depresivo
El trastorno depresivo afecta, como ya se ha dicho, al cuerpo y a la mente, lo que significa que sus manifestaciones son tanto psicológicas como físicas. Las manifestaciones más frecuentes se recogen en el siguiente cuadro.
Cuadro A.2: Manifestaciones psicológicas y físicas de los trastornos mentales
| Manifestaciones psicológicas | Manifestaciones físicas |
|---|---|
| Tristeza y estado de ánimo deprimido | Cansancio o falta de energía |
| Falta de interés o placer en toda o casi toda actividad | Alteración del sueño |
| Concentración, atención y memoria disminuidas | Apetito reducido y pérdida de peso |
| Baja autoestima y escasa confianza en uno mismo | Retardo psicomotor o agitación psicomotora |
| Sensación de indignidad, inutilidad o culpa | Dolores de cabeza |
| Desesperanza y visión pesimista del futuro | Dolores musculares y articulares |
A menudo, una persona con trastorno depresivo que retorna a su país presenta síntomas físicos, como cansancio, dolores de cabeza o dolor corporal. El gestor de casos, que habrá sido previamente informado del diagnóstico, no tiene que estudiar los síntomas psicológicos o físicos de la persona afectada, sino saber que detrás de esos síntomas se esconde un trastorno psicológico. Es importante tener presente que algunas manifestaciones negativas son normales: solo se convierten en expresiones de un trastorno mental cuando se combinan, lo cual solo puede determinarse a través de una evaluación clínica. A fin de adaptar el asesoramiento, la comunicación y el comportamiento de manera acorde, a continuación se ofrecen consejos sobre las diferentes manifestaciones del trastorno depresivo.
Manifestaciones psicológicas
Tristeza y estado de ánimo deprimido
Esta manifestación quizás no sea muy clara al principio. Algunas personas deprimidas niegan estar tristes o deprimidas y pueden incluso afirmar que están bien. A menudo, solo refieren dolores físicos. Otras personas están tan deprimidas que apenas se quejan y permanecen en silencio.
El silencio puede invadir fácilmente la sala de asesoramiento y es posible que la persona afectada se muestre en un estado de patente infelicidad. No obstante, el gestor de casos, que estará al corriente de las manifestaciones de este trastorno, no debe preocuparse ni obligar a la persona que retorna a sentirse diferente. Ello puede ser contraproducente y dañino. Ante esta situación, el gestor puede optar por hablar de una manera reconfortante, con energía y optimismo, ajustando la conversación y su duración a la capacidad de la persona de escuchar, comprender, responder y reaccionar. También debe evitar pedir a la persona que retorna que vuelva a relatar los momentos más traumáticos de su vida si no hace falta. Asimismo, es conveniente no abordar temas que puedan desencadenar pensamientos depresivos, como cuestiones sobre pérdidas en general, el fallecimiento de determinadas personas, el riesgo de enfermar, el dilema de los migrantes o el modo en que una persona con trastorno depresivo puede autolesionarse.
El gestor de casos puede permitir que la persona elija dónde sentarse, puede ofrecerle un refrigerio (por ejemplo, un vaso de agua) y preguntarle de vez en cuando cómo se siente y si hay algo que él puede hacer para ayudar.
Es de suma importancia que el gestor adopte una actitud empática, y no simpática (consulte la diferencia entre empatía y simpatía).
Falta de interés o placer en toda o casi toda actividad
El gestor de casos debe tener en cuenta que una persona deprimida que retorna está tan preocupada por sí misma y se siente tan culpable que tal vez resulte inútil elaborar un plan de reintegración basado en el actividades que la persona (o su familia) consideraba placenteras antes de que se desarrollara el trastorno. Lo que puede resultar útil en esta etapa es reconocer el problema, escuchar detenidamente a la persona afectada y exponerle las opciones de reintegración disponibles, especialmente las relacionadas con el tratamiento de su trastorno. Esto es lo único que interesará en ese momento a la persona deprimida. El gestor puede animarla cuidadosamente a realizar actividades sencillas sin forzarla a optar por actividades que antes le resultaban placenteras.
Concentración, atención y memoria disminuidas
La actividad mental de una persona deprimida es limitada porque gran parte de su mente está inmersa en preocupaciones de salud y sentimientos de culpa e inutilidad. El gestor de casos debe tener en cuenta esta limitación y evitar tratar temas complejos, hacer demasiadas preguntas, razonar en abstracto o sorprenderse si la persona no retiene la información que se le ha comunicado recientemente. El gestor tendrá que repetir información, instrucciones e indicaciones más de una vez. Esto no es producto de una discapacidad cognitiva, sino que se debe simplemente a que la mente de la persona afectada tarda más en procesar la información que recibe. El asesoramiento debe centrarse en las necesidades básicas actuales y transmitir la disposición del gestor a prestar ayuda para encontrar una solución concreta que reduzca los efectos del trastorno. Esto es lo que más preocupará en ese momento a la persona que retorna.
Baja autoestima y escasa confianza en uno mismo
La persona que retorna con un trastorno depresivo se siente culpable de su estado de salud: esto disminuye radicalmente su autoestima y, como consecuencia, la confianza depositada en la posibilidad de utilizar los recursos de que dispone en beneficio de su propia reintegración. Aunque no corresponde al gestor de casos trabajar con los sentimientos de la persona que retorna y cambiar sus percepciones, el gestor puede infundir ánimos a la persona que retorna, felicitándola por sus esfuerzos en favor de su reintegración. Durante la elaboración del plan de reintegración, el gestor puede hacer partícipe a la familia, siempre que sea posible y se disponga del consentimiento de la persona que retorna. Los miembros de la familia, tras recibir información básica sobre el trastorno, pueden ayudar a crear un entorno de seguridad y protección, que es fundamental, junto al apoyo psicológico y los medicamentos, para poner en marcha un proceso de recuperación.
Sentimientos de indignidad, inutilidad o culpa
La persona que retorna con un trastorno depresivo se aferra a la idea autolimitante de que ella es la única persona responsable de su situación. Este sentimiento la hunde en un mar de arrepentimientos, recriminaciones y autoacusaciones. Nuevamente, el gestor de casos, que debe conocer las características típicas de este trastorno, no tiene que cuestionar las ideas de la persona que retorna, sino mostrarse preocupado por ella, reconocer la difícil situación que atraviesa, actuar como apoyo y esforzarse por crear un entorno propicio a su recuperación.
Desesperanza y visión pesimista del futuro
El gestor de casos debe evitar trazar planes de reintegración ambiciosos o inalcanzables, que probablemente fracasen. Lo más importante en esta fase es aceptar el punto de vista de la persona que retorna y derivarla a un experto en salud mental.
Manifestaciones físicas
Cansancio o falta de energía
El gestor de casos debe tener en cuenta este frecuente síntoma del trastorno depresivo y ajustar la duración de la sesión de asesoramiento a la capacidad de la persona que retorna de permanecer sentada, escuchar, comprender y reaccionar. La persona puede parecer molesta y desganada: esta impresión no es más que la consecuencia de la falta de energía. Por esta razón, la duración de la sesión de asesoramiento quizás tenga que ser más corta que de costumbre y posiblemente acordarse con la persona interesada. Es fundamental adaptarse a las necesidades y posibilidades actuales de la persona que retorna y no forzarla a adaptarse al asesoramiento. Conviene que el gestor de casos pregunte de tanto en tanto a la persona que retorna si quiere seguir adelante o prefiere parar y continuar en la siguiente reunión.
Alteración del sueño
Esta típica manifestación del trastorno depresivo no significa únicamente que la persona que retorna no duerme o tiene dificultades para dormir. También puede significar lo contrario: puede llegar somnolienta a la sesión de asesoramiento y dormirse durante el transcurso de la misma. Naturalmente, no se puede culpar a la persona por este comportamiento. El gestor de casos, que debe conocer esta manifestación, adaptará la duración de la sesión de asesoramiento a la capacidad real de la persona de escuchar, comprender y reaccionar. Debe proponer pausas frecuentes y, como alternativa, varias sesiones de asesoramiento más cortas. Es importante preguntar siempre a la persona que retorna ―y, cuando sea pertinente, a su familia― si el médico que se le ha asignado está al corriente de esta alteración del sueño. El gestor debe recordar a la persona que retorna la importancia de cumplir la prescripción médica.
Apetito reducido y pérdida de peso
El gestor de casos debe tener presente que la pérdida de peso puede deberse a un cuadro de malnutrición o una enfermedad física y que también es posible lo contrario: que la persona que retorna gane peso y aumente su apetito.
Retardo psicomotor o agitación psicomotora
El gestor de casos tal vez note que la persona que retorna se mueve lentamente y con inseguridad al realizar acciones sencillas (como levantar un vaso de agua, ponerse de pie, entrar o salir de la sala) o, por el contrario, se agita. En estos casos, el gestor ofrecerá apoyo directo, ayudando a la persona a sentarse, ponerse de pie y moverse dentro del recinto de la organización. Asimismo, definirá un plan de reintegración acorde.
Dolores de cabeza, musculares y articulares
Los dolores de cabeza, musculares y articulares son síntomas físicos frecuentes en las personas deprimidas. El gestor de casos tal vez observe contracciones musculares, dificultades para permanecer sentada y muecas de dolor en la persona que retorna. En estos casos, debe procurar que la persona se sienta cómoda, permitiéndole elegir dónde sentarse y cuándo realizar pausas, y ofreciéndole refrigerios.
Si el gestor observa cambios de humor bruscos o un comportamiento agresivo sin fundamento o la persona que retorna expresa pensamientos suicidas, el gestor debe realizar una derivación inmediata a un médico.
Es importante recordar que la actitud y la forma de hablar del gestor influyen significativamente en la persona que recibe asesoramiento. Esta influencia puede ser positiva o negativa. Es positiva cuando el trastorno se reconoce, se respeta, se trata con dignidad y no se minimiza, y es negativa cuando se toman medidas directas o indirectas para forzar un cambio de ánimo. Las personas con trastornos depresivos piensan que su estado de ánimo y su situación
Comunicación con migrantes que sufren un trastorno depresivo
Las personas con trastornos depresivos suelen sentirse muy solas pese a estar rodeadas de gente. Es importante reducir su aislamiento, pero no cabe hacerlo forzando su socialización. Por esta razón, conviene implicar a la familia y la comunidad en la prestación de ayuda a la persona afectada.
Las personas que sufren una depresión grave sienten que están equivocadas y responden negativamente a todo lo que se les dice. Es importante no desanimarse ni tomarse las respuestas de manera personal si las personas afectadas se muestran desagradables, agresivas o retraídas.
Para poder ayudar, no hace falta comprender qué experimenta exactamente una persona con trastorno depresivo: cualquier intento por mostrar comprensión puede parecer hipócrita. Es importante recordar que un trastorno depresivo puede reducir la capacidad de articular palabras y frases, así que no es inhabitual que las conversaciones sean unidireccionales.
Si la persona que sufre el trastorno depresivo habla de pensamientos suicidas o el gestor de casos cree que la persona experimenta este tipo de pensamientos, es necesario realizar una derivación inmediata a un psiquiatra o médico.
Los gestores de casos pueden seguir los siguientes consejos al conversar con una persona deprimida:
- En primer lugar, es fundamental aceptar el trastorno, siempre que se conozca, y no minimizarlo.
“Sé que está pasando por un momento difícil y sé que es duro. Pero no es culpa suya. ¿Hay algo que yo pueda hacer por usted?”. - Procure que la persona se sienta cómoda hablando de sus sentimientos.
“Si tiene ganas de hablar conmigo, estaré encantado/a de escucharlo/la y solo tiene que decirme cómo puedo ayudarlo/la”.
Es muy importante aplicar técnicas de escucha activa, pero sobre todo utilizar frases cortas y concisas.
- Es recomendable señalar que existen múltiples soluciones, como medicación, apoyo psicológico y psicoterapia, y explicar con detalle los componentes del tratamiento.
“El médico lo/la ayudará y le dará unos medicamentos que lo/la harán sentirse mejor”. - Transmita a la persona la esperanza de que su situación cambiará.
“Aunque no me crea, estoy convencido/a de que su sufrimiento desaparecerá”.
Al dirigirse a un migrante con trastorno depresivo, algunos comentarios pueden ser contraproducentes y deben evitarse:
- “Todos hemos tenido malos momentos...”.
- “Alégrese” o “Sonría que no es para tanto”.
- “Deje de sentir lástima por sí mismo/a”.
- “Lo que necesita es estar más activo/a; busque algo que hacer o búsquese un amigo”.
- “Recuerde que la vida es bella y usted está vivo/a”.
- “Siempre somos responsables de lo que nos pasa”.
Todos los comentarios anteriores, que muestran un claro desconocimiento de la depresión, probablemente frustren a la persona que sufre el trastorno depresivo. Muchos gestores de casos recurren a estas palabras porque no han experimentado ni directa ni indirectamente la depresión. Es fundamental no intentar arreglar el problema, pero siempre es útil recordarle a la persona afectada la importancia de tomar los medicamentos y seguir el tratamiento pautado.
Asesoramiento psicológico
Como se ha explicado anteriormente, solo los profesionales capacitados pueden prestar asesoramiento psicológico que, en el caso de las personas con trastorno depresivo, puede ser útil si las manifestaciones son de leves a moderadas y existe un factor de estrés psicosocial (una causa clara).
Si no se dispone de psicólogos o asesores, el gestor de casos tendrá que derivar a la persona que retorna a un médico. Es muy útil que la persona deprimida vea que las personas que están a su alrededor le brindan apoyo.
Apoyo psicosocial en el nivel individual
Las intervenciones de apoyo psicosocial pueden ayudar al migrante que retorna a:
- Tomar consciencia de su problema;
- Tomar consciencia de las oportunidades y los riesgos de la reintegración;
- Reducir el sentimiento de culpa;
- Luchar contra la idea de que lo que les ocurre está “mal”;
- Aumentar su autoestima;
- Reducir el sentimiento de estigmatización;
- Integrarse en la comunidad.
Apoyo psicosocial en el nivel familiar
Siempre que sea posible, se debe hacer partícipe a la familia. El gestor de casos puede ayudar a la familia a:
- Comprender el estado de salud del familiar afectado;
- Elegir a un miembro de la familia que tenga más confianza con el familiar afectado y pueda cuidar de él;
- Comprender que no se debe forzar a la persona a hacer nada, sino, en todo caso, animarla a retomar actividades que antes le resultaban placenteras;
- Identificar actividades sociales de interés sin forzar la participación del familiar afectado;
- Comprender la importancia de los medicamentos y el cumplimiento de la prescripción médica;
- Buscar cursos de formación profesional y empleos en un entorno protegido.
Apoyo psicosocial en el nivel comunitario
Es importante ayudar a la comunidad a comprender el trastorno depresivo a través de información básica. La actividad puede realizarse a través de los líderes de la comunidad y con la participación de la familia. Una buena práctica consiste en organizar una reunión informativa grupal codirigida por el gestor de casos y el líder de la comunidad (y, a ser posible, un médico), en la que esté presente la familia pero no necesariamente la persona que sufre el trastorno. Esta sesión debe centrarse en la estigmatización y crear un ambiente colectivo solidario entorno a la persona afectada.
E.3 Trastornos psicóticos
Los trastornos psicóticos son estados mentales caracterizados por la pérdida de contacto con la realidad. La persona está consciente y lúcida, pero parece vivir en una realidad diferente, a la que solo ella tiene acceso. La persona no está soñando y cree firmemente en lo que dice.
Ejemplos:
La persona relaciona elementos que no suelen estar relacionados y salta de uno a otro como en el siguiente ejemplo:
- Gestor de casos: “¿Cómo se llama?”.
- Persona que retorna: “¿Mi nombre? Me llamo Akram. Akram está casado. ¿Está usted casada? Casarse está bien. ¿Quiere casarse conmigo?”.
La persona comienza una oración con una determinada idea, pero cambia de tema antes de acabarla:
- Gestor de casos: “¿Dónde vive?”.
- Persona que retorna: “Vivo en el pueblo Lunes. Lunes. Lunes es azul. Viernes es negro”.
En el siguiente ejemplo, la oración es incomprensible. La persona utiliza palabras que inventa y que no significan nada para su interlocutor.
- Gestor de casos: “¿Cómo se llama?”.
- Persona que retorna: “Tra. Bi. Ta”.
Aún se desconocen las causas de los trastornos psicóticos, pero existen muchos factores de riesgo que los desencadenan. Algunos de esos factores son:
| Factores biológicos | Factores psicológicos | Factores sociales |
|---|---|---|
|
|
|
Ninguno de estos factores, sin embargo, es suficiente por sí solo para explicar por qué una persona desarrolla un trastorno psicótico. Muy probablemente se trate de una combinación de factores.
Como ya se ha dicho, la persona está consciente, pero sufre alucinaciones, delirios y trastornos del pensamiento, lo que significa que imagina un mundo que no existe. También pueden estar presentes otras manifestaciones, como actitud retraída, agitación o comportamiento desorganizado.
Manifestaciones del trastorno psicótico
Alucinaciones
Cuando una persona tiene alucinaciones, ve o escucha cosas que considera reales aunque no lo son.
Ejemplos:
- Escucha cosas que nadie más puede escuchar;
- Escucha voces que le hablan o la critican;
- Escucha voces en su cabeza;
- Escucha sonidos extraños o música procedente de lugares desconocidos;
- Ve cosas o personas que nadie más puede ver.
La persona afectada a veces no menciona estas experiencias porque se da cuenta de que el resto de personas no creen en lo que dice. A menudo, sin embargo, reaccionan a las alucinaciones como si fuesen reales. Por ejemplo, pueden hablar o gritar como si estuvieran respondiendo a alguien que no está junto a ellas en ese momento.
El gestor de casos, ante comportamientos verbales como estos, debe mantener la calma, actuar con naturalidad y no contradecir a la persona afectada. Debe escuchar activamente. El objetivo en estos casos es evitar una escalada emocional y una crisis aguda. Ante comportamientos agresivos, verbales o físicos, o actos de autolesión, el gestor debe pedir ayuda y derivar inmediatamente a la persona afectada a un psiquiatra, quizás incluso con apoyo policial.
Delirios
Los delirios son pensamientos falsos que solo experimenta la persona afectada. La persona está convencida de que sus ideas o creencias son ciertas, incluso aunque existen señales que demuestran que se equivoca. Con todo, la persona sostiene firmemente sus ideas.
Este síntoma está relacionado con el contenido de los pensamientos (lo que piensa la persona).
Ejemplos:
-
Cree que alguien intenta matarla, incluso aunque no existan pruebas que sostengan la afirmación.
-
Cree que la gente en la calle, en la radio y en la televisión, o en internet, habla de ella.
-
Está convencida de que alguien ha implantado un dispositivo electrónico en su cuerpo para poder seguirle los pasos.
-
Tiene la certeza de que sufre una enfermedad mortal, pero no existen pruebas clínicas.
-
Cree que es muy famosa o rica, cuando no lo es.
El gestor de casos debe actuar con naturalidad y tranquilizar a la persona que retorna, quien, a estas alturas, estará probablemente agitada y tensa. Con un tono sereno, el gestor puede describir una realidad diferente y segura y garantizar a la persona que retorna que nadie tiene malas intenciones hacia ella ni está siguiéndola a través de un dispositivo interno.
Trastornos del pensamiento
Una de las características de estos trastornos es que la persona habla de tal manera que el resto de la gente no puede comprender lo que dice ni seguir su línea de razonamiento. No parece haber lógica detrás de sus palabras. En ocasiones, la persona no dice más que disparates, usando palabras inventadas o frases incompletas.
Debido al trastorno psicótico, la persona puede estar convencida de que sus pensamientos no emanan de su mente sino que alguien literalmente los ha “colocado” en su cabeza. También puede creer que sus pensamientos han sido “robados” y “extraídos” de su mente para ser difundidos, por ejemplo, en la radio o leídos por otras personas. Estos son ejemplos inhabituales, pero si ocurren, el gestor puede estar prácticamente seguro de que la persona sufre una psicosis grave conocida como “esquizofrenia”.
Esquizofrenia: Trastorno mental de larga duración caracterizado por una ruptura en la relación entre el pensamiento, las emociones y el comportamiento que se traduce en percepciones erróneas, acciones y sentimientos inadecuados, transformación de la realidad y las relaciones personales en fantasías y delirios, y una sensación de fragmentación mental (Oxford University Press, 2018).
Es recomendable no contradecir a la persona afectada, sino escucharla activamente y recordarle que la única razón por la que uno está presente es para ayudarla.
Los trastornos psicóticos, que afectan gravemente la mente, también se manifiestan en síntomas de comportamiento, como los siguientes:
Actitud retraída, agitación y comportamiento desorganizado
El comportamiento psicótico es caótico y desorganizado. No existe razón aparente detrás de los actos de la persona.
Ejemplos:
- Acumular o guardar basura u objetos que no tienen valor;
- Vestir de manera extraña o inapropiada;
- Destrozar objetos sin darse cuenta de lo que ocurre;
- Permanecer sentado/a, sin moverse, durante mucho tiempo;
- Hablar solo/a y echar a reír de repente (cuando nada gracioso ha sucedido) o sonreír al recordar acontecimientos tristes;
- Echarse a llorar sin un motivo claro;
- Quejas físicas imposibles o inusuales como tener una serpiente en el cerebro o un animal en el cuello, o carecer de órganos corporales;
- No expresar emociones cuando ocurre algo que normalmente provocaría emociones fuertes, como recibir un regalo o una mala noticia;
- Mostrar indiferencia ante cuestiones que suelen ser importantes, como el alimento, el abrigo o el dinero;
- Aislamiento social y descuido de responsabilidades habituales relacionadas con el trabajo, los estudios, las labores domésticas o las actividades sociales.
Como precaución, se recomienda sacar de la sala o habitación todo objeto que pueda ser utilizado para causar daño o autolesionarse. Es importante tener presente que algunas manifestaciones negativas son normales: lo que convierte estos síntomas en indicadores de un trastorno mental es su combinación, lo cual solo puede determinarse a través de una evaluación clínica.
Comunicación con migrantes que sufren un trastorno psicótico
Es especialmente importante establecer una comunicación eficaz con las personas que sufren un trastorno psicótico, pues estas personas están asustadas y se abruman fácilmente con el entorno y sus pensamientos y emociones internos.
Para llevarse bien con ellas y lograr que se sientan seguras, es importante actuar con naturalidad y tratarlas con respeto.
Es recomendable hablar despacio, con sencillez y claridad, utilizar frases cortas para evitar oraciones demasiado complicadas y asegurarse de que la persona comprende lo que se le dice. Es fundamental ser comprensivo, nunca condescendiente ni crítico. Se debe evitar la confrontación, y las ideas expresadas, aunque ilógicas, deben aceptarse y respetarse. Es importante no presionar a las personas afectadas en situaciones en las que no se sienten cómodas y evitar cualquier discusión con ellas u otras personas en su presencia.
Lo más importante es ser paciente y establecer una buena relación. Esto puede parecer difícil, debido a la naturaleza de la enfermedad, pero no es en absoluto imposible. Desde el punto de vista del gestor de casos, es importante hacer planes que sean realistas, especialmente para las personas más gravemente enfermas, y aceptables para la persona afectada y sus cuidadores. Naturalmente, es necesario derivar a las personas que presentan los síntomas descritos anteriormente o a quienes se les ha diagnosticado un trastorno psicótico a un psiquiatra o, en todo caso, a un médico.
Casos de crisis psicótica aguda
Siempre es posible que una persona que presenta un trastorno psicótico sufra una crisis. Las crisis se producen cuando la presión que ejercen los pensamientos es abrumadora y la persona no es capaz de gestionar su existencia. La persona está aterrorizada por lo que observa dentro y fuera de sí misma e incluso puede intentar defenderse con agresividad. Cuando esto ocurre, es importante mantener la calma y pensar que estos episodios son normales dadas las circunstancias y se producen como consecuencia del trastorno psicótico. Es posible que la persona afectada grite y se muestre irritable, pero el gestor debe mantener la calma y evitar la ironía y el sarcasmo. También debe evitar el contacto visual continuo, ya que puede interpretarse como una señal de agresión. Es conveniente que el gestor de casos tome asiento e invite a la persona afectada a hacer lo mismo. Si la persona no quiere hacerlo, el gestor de casos igualmente debe quedarse sentado. Asimismo, es fundamental derivar inmediatamente a la persona a un psiquiatra o, en su caso, a un médico. Si observa comportamientos agresivos, verbales o físicos, o actos de autolesión, el gestor debe pedir ayuda de inmediato y evitar intentar gestionar la situación por sí solo.
El gestor de casos debe tener en cuenta que prestar asesoramiento a una persona que sufre un trastorno psicótico puede provocar sentimientos intensos. Es posible que sienta:
- Fastidio
- Impotencia y frustración
- Ansiedad
- Cólera
- Alarma o conmoción
- Bajo estado de ánimo o tristeza
- Cautela excesiva
- Incertidumbre
- Sentimientos de culpa
Estas son reacciones normales a situaciones emocionalmente intensas. Sin embargo, si estos sentimientos afectan e incluso deterioran el desempeño profesional a largo plazo, es recomendable pedir ayuda (a compañeros, mentores o profesionales específicos, por ejemplo).
Apoyo psicosocial en el nivel familiar
Siempre que sea posible, es importante colaborar con la familia en la gestión de la vida cotidiana de la persona que sufre el trastorno psicótico. El gestor de casos debe ocuparse de:
- Advertir a la familia que el comportamiento extraño y la agitación del paciente son producto del trastorno;
- Explicar a la familia la importancia de los medicamentos y el cumplimiento de la prescripción médica;
- Informar a la familia de la importancia de reducir el estrés al mínimo, por ejemplo, evitando la confrontación o la crítica y respetando las ideas de la persona afectada incluso aunque sean ilógicas;
- Informar a la familia de que cuando los síntomas son graves el aislamiento y el descanso pueden ser útiles;
- Recomendar una rutina estructurada, ya que seguir el mismo patrón cada día ayuda al paciente a sentirse seguro;
- Proponer a la familia actividades que distraigan a la persona afectada de sus pensamientos y la hagan sentirse valiosa;
- Animar a la familia a buscar un trabajo adecuado para la persona afectada. Puede resultar útil buscar cursos de formación profesional y empleos en un entorno protegido.
Apoyo psicosocial en el nivel comunitario
Al igual que en el caso de los trastornos depresivos, es importante proporcionar información básica a la comunidad para ayudarla a comprender qué es un trastorno psicótico. La actividad puede realizarse a través de los líderes de la comunidad y con la participación de la familia. Una buena práctica consiste en organizar una reunión informativa grupal codirigida por el gestor de casos y el líder de la comunidad (y, a ser posible, un médico), en la que esté presente la familia pero no necesariamente la persona que sufre el trastorno. Esta sesión debe centrarse en la estigmatización y crear un ambiente colectivo solidario entorno a la persona afectada.
Trastorno por estrés postraumático
El trastorno por estrés postraumático se diagnostica cuando una persona que ha vivido un suceso disruptivo o dramático o un conjunto de sucesos disruptivos continúa presentando manifestaciones emocionales, psicológicas y físicas meses después de que el suceso haya tenido lugar. Ello comprende pesadillas, pensamientos intrusivos, sobresaltos y reminiscencias que menoscaban, en diferente medida, la vida cotidiana de la persona afectada durante un largo periodo. Si bien la mayoría de los síntomas del trastorno por estrés postraumático son reacciones normales a un suceso disruptivo, estas se transforman en un trastorno mental cuando se prolongan en el tiempo y aumentan en intensidad. Es importante señalar que no todas las personas que se enfrentan a un suceso disruptivo, independientemente de la gravedad del mismo, desarrollan un trastorno por estrés postraumático. De hecho, solo una pequeña minoría de la población afectada desarrolla este tipo de trastornos. La mayoría de las personas que viven un suceso traumático tienen dificultades para adaptarse y salir adelante, pero con tiempo y una buena atención generalmente se recuperan. Además, el trastorno por estrés postraumático suele considerarse un trastorno mental entre leve y moderado, y sus manifestaciones más graves, que impiden que la persona lleve una vida plenamente normal, son epifenoménicas. Las principales manifestaciones del trastorno por estrés postraumático pueden agruparse en tres grupos de reacciones principales:
| Evocación de sucesos traumáticos | Evitación de desencadenantes | Sobreestimulación |
|---|---|---|
| Pesadillas | Situaciones que recuerdan el suceso o a las personas implicadas, en particular a los agresores | Actitud “en guardia” |
| Recuerdos angustiantes | Pérdida de interés o aislamiento | Dificultad para dormir |
| Ansiedad | Desapego de otras personas | Arrebatos de cólera, irritabilidad |
| Miedo extremo, pánico | Desconexión del mundo | Dificultad para concentrarse o pensar con claridad |
| Reminiscencias (analepsis) | Limitación de las emociones | Sobresaltos exagerados |
| Pensamientos intrusivos | Problemas de memoria | Ataques de pánico |
Es importante tener presente que algunas manifestaciones negativas son normales: solo se convierten en expresiones de un trastorno mental cuando se combinan, lo cual solo puede determinarse a través de una evaluación clínica.Es importante tener presente que algunas manifestaciones negativas son normales: solo se convierten en expresiones de un trastorno mental cuando se combinan, lo cual solo puede determinarse a través de una evaluación clínica.
Comunicación con migrantes que sufren un trastorno por estrés postraumático
Al prestar asesoramiento a una persona que sufre un trastorno por estrés postraumático, lo primero que debe hacer el gestor de casos es tranquilizar a la persona afectada asegurándole que se encuentra en un entorno seguro. Se debe invitar a la persona a sentarse de cara a la puerta de entrada, con la espalda hacia la pared (el hecho de que la puerta o una ventana estén a su espalda puede desencadenar reacciones de ansiedad). El gestor no debe sentarse detrás de una mesa o escritorio, sino delante de la persona afectada, cerca de ella y en una posición relajada, para mostrarle que no hay nada que ocultar. Es importante reducir el estrés de la persona que sufre un trastorno por estrés postraumático porque un nivel de estrés demasiado alto aumenta las posibilidades de que cualquier elemento imprevisible —como un ruido, una luz o un objeto— desencadene una reacción emocional intensa. En estos casos, la persona que retorna revive el suceso traumático: la realidad del presente deja de existir y la persona se traslada a la realidad del suceso vivido, en la que percibe los olores, los colores y los sonidos de ese momento en concreto. El gestor de casos debe tener en cuenta que la persona afectada tal vez se niegue a entrar en una sala o habitación sin dar razones: es importante no forzarla y proponer una alternativa. Cualquier objeto, situación o persona que pueda relacionarse con el suceso traumático puede provocar una reacción intensa.
Es fundamental no obligar a la persona a hablar sobre experiencias traumáticas. Asimismo, resulta útil emplear un lenguaje sencillo, pues ello crear un clima de confianza y fomenta el empoderamiento. Pregunte a la persona cómo se sentiría más cómoda. Sus necesidades y sus mecanismos de afrontamiento deben ser respetados y no deben considerarse extraños o ilógicos.
Una persona que sufre un trastorno por estrés postraumático tiende a repetir sus historias y sus experiencias: es importante aceptarlo y no interrumpirla. Es recomendable preguntarle si necesita hacer pausas y si la sesión de asesoramiento le resulta cansadora.
Si se produce una crisis con una reacción emocional muy intensa (la persona se levanta repentinamente, se marcha de la sala, tiene dificultades para respirar o incluso se desmaya), es esencial mantener la calma, quedarse junto a la persona, recordarle que está a salvo y preguntarle cómo puede uno ayudarla. El gestor de casos puede incluso preguntarle si lleva consigo los medicamentos que suele tomar, si fuera necesario. Entretanto, se recomienda ponerse en contacto con un médico y un familiar, cuidador, mentor o compañero.
Apoyo psicosocial en el nivel individual
Las intervenciones de apoyo psicosocial en el contexto del trastorno por estrés postraumático pueden ayudar al migrante que retorna a:
- Sentirse seguro y protegido;
- Crear límites en su contexto;
- Centrarse en el presente y el futuro, y no en el pasado;
- Experimentar una sensación de control;
- Integrarse en la comunidad.
Apoyo psicosocial en el nivel familiar
Para prestar ayuda a una persona que sufre un trastorno por estrés postraumático, es importante colaborar con la familia. El gestor de casos debe ocuparse de:
- Informar a la familia sobre la enfermedad mental de la persona que retorna y sus manifestaciones;
- Explicar a la familia la importancia de los medicamentos y el cumplimiento de la prescripción médica;
- Informar a la familia de la importancia de reducir el estrés al mínimo, por ejemplo, respetando los límites de la persona;
- Informar a la familia de que, en el caso de una crisis, deben mantener la calma y pedir ayuda;
- Proponer a la familia que busque actividades que ayuden a la persona afectada a centrarse en el presente y en el futuro y la hagan sentirse valiosa;
- Animar a la familia a buscar un trabajo adecuado para la persona afectada. Puede resultar útil buscar cursos de formación profesional y empleos en un entorno protegido.
Apoyo psicosocial en el nivel comunitario
Al igual que con otros trastornos, es importante proporcionar información básica a la comunidad para ayudarla a comprender qué es un trastorno por estrés postraumático. La actividad puede realizarse a través de los líderes de la comunidad y con la participación de la familia. Una buena práctica consiste en organizar una reunión informativa grupal codirigida por el gestor de casos y el líder de la comunidad (y, a ser posible, un médico), en la que esté presente la familia pero no necesariamente la persona que sufre el trastorno. Esta sesión debe centrarse en la estigmatización y crear un ambiente colectivo solidario entorno a la persona afectada.
85 Priebe, S., D. Giacco y R. El-Nagib, "Public health aspects of mental health among migrants and refugees: a review of the evidence on mental health care for refugees, asylum seekers and irregular migrants in the WHO European Region". Health Evidence Network synthesis report 47 (OMS, Copenhague, 2016).
86 Ottisova, L., S. Hemmings, L. M. Howard, C. Zimmerman y S. Oram, "Prevalence and risk of violence and the mental, physical and sexual health problems associated with human trafficking: an updated systematic review". Epidemeology and Psychiatric Sciences, agosto, 25(4):317-41 (2016).
87 Schininá G., y T. E. Zanghellini, "Internal and International Migration and its Impact on the Mental Health of Migrants". En: Moussaoui D., Bhugra D., Ventriglio A. (eds.), Mental Health and Illness in Migration. Mental Health and Illness Worldwide Book Series (Springer, Singapur, 2018).
88 Aquí se hace referencia a un concepto que se recoge en muchos actos legislativos nacionales, como las leyes sobre la autonomía del paciente, las leyes de ética médica o las leyes relativas a la capacidad jurídica de las personas con discapacidad psíquica. Estos actos legislativos nacionales establecen tipos de trastornos mentales por los que se considera que la persona afectada es incapaz de tomar una decisión sobre su hospitalización o tratamiento y debe recibir tratamiento por decisión de otras personas. Lo mismo ocurre con cualquier forma de consentimiento (OIM, 2014). Es importante señalar que la capacidad mental cambia con el tiempo, lo que significa que el mismo migrante que es incapaz de otorgar su consentimiento al retornar tal vez sea capaz de tomar una decisión informada más adelante. Una decisión competente es aquella que se toma en posesión de suficientes facultades mentales para comprender y decidir razonadamente sobre un problema específico y comprender y evaluar las posibles consecuencias de dicha decisión. Por lo general, se considera que las personas menores de 18 años de edad o con problemas de salud mental no tienen capacidad para otorgar consentimiento (OIM, IN/236, 2016).
A medida que avanzan las conversaciones sobre el plan de reintegración, el gestor de casos debe ofrecer a la persona que retorna una idea realista de las opciones y posibilidades existentes y evitar crear expectativas falsas y poco realistas
En la sección 2.1 del manual, se incluye una lista de mensajes fundamentales para la persona que retorna, que pueden complementarse con la información proporcionada por la OIM en el documento Preparing for return (2015).
Después de transmitir estos mensajes fundamentales, el gestor de casos puede proponer a la persona que retorna analizar su experiencia de retorno, centrándose en el presente y en las oportunidades de futuro, así como en el conjunto de competencias adquiridas en el extranjero que pueden constituir un activo en el país de origen. Esta es una forma básica de apoyo psicosocial porque permite que la persona que retorna exprese sus preocupaciones vitales y la ayuda a activar su resiliencia, afrontar sus sentimientos negativos y concebir una nueva vida. El gestor de casos no debe hacer comentarios sobre las afirmaciones de la persona, sino ayudarla a aclarar y organizar sus ideas y pensamientos y establecer prioridades a través de técnicas de escucha activa. El gestor nunca debe decidir en nombre de la persona que retorna, pero puede tomar notas al respecto.
La conversación debe seguir el orden “sufrimiento, resiliencia, cambio activado por la adversidad”, correspondiente a la cuadrícula de Renos Papadopoulos, examinada en un capítulo previo. El objetivo último es demostrar que ninguna experiencia es, o bien positiva, o bien negativa, y que el retorno puede activar cambios.
Expectativas y suposiciones
La persona que retorna llega a su país de origen con muchas expectativas, tanto positivas como negativas, que normalmente se basan en creencias, suposiciones y prejuicios, y cargada de miedos y esperanzas. El gestor de casos de reintegración debe animar a la persona que retorna a centrarse en la realidad, en el tiempo presente, en lo que ve, escucha y descubre cada día. Si la persona tiene dudas, debe comentarlas con alguien de su confianza.
Preocupaciones
La persona que retorna puede llegar con muchas preocupaciones, como el sentimiento de culpa por haberse marchado de su hogar y la duda de cómo logrará reasentarse o si será capaz de estar a la altura de las expectativas que ha creado en otras personas. Tal vez le preocupen cuestiones prácticas como la búsqueda de empleo, el pago de una deuda o el viaje de vuelta a casa, y también es posible, por supuesto, que la persona se pregunte si ha tomado una buena decisión. Todo esto puede hacer que en ocasiones la persona se sienta sola y piense que nadie comprende realmente por lo que está pasando.
La persona que retorna puede sentirse avergonzada, culpable y desacreditada. Tras retornar, esos sentimientos pueden dificultar su reintegración en el país de origen e impedir que se sienta en casa. Es importante hablar de estos sentimientos y tomarlos en serio para luego buscar una manera de afrontarlos y restablecer el sentido del honor de la persona que retorna. El gestor de casos debe recordar a la persona que retorna que estas preocupaciones y sufrimientos son normales.
El gestor puede plantear las siguientes preguntas:
- “¿Qué cree que puede hacer para sentirse como en casa en su país?”
- “¿Qué medidas prácticas puede tomar para salir adelante?”
Estas dos preguntas parecen iguales, pero no lo son: la primera invita a reflexionar sobre un posible plan de acción, mientras que la segunda anima a la persona que retorna a pensar en medidas concretas. Corresponde al gestor de casos determinar qué es realmente viable. Esta es una manera de suscitar una actitud resiliente y proactiva frente a los retos que plantea la readaptación a un entorno que tal vez no sea fácil de comprender.
También es importante subrayar que no todas las personas retornan a su país de origen con una visión negativa de su futuro, sino que algunas de ellas muestran entusiasmo y determinación para triunfar. Es más, estas dos actitudes siempre coexisten. El gestor de casos debe reconocer el sufrimiento pero también amplificar y reforzar las actitudes más positivas y proactivas, que incrementan la sostenibilidad del proceso de reintegración.
Adaptación
La persona tardará en adaptarse a su retorno, al igual que tardó en adaptarse al país de acogida. Habrá altibajos, pero serán normales. No se debe permitir que la persona que retorna pretenda superar los retos rápidamente: la clave está en que esté abierta a cualquier posibilidad. A veces, lo nuevo representa un reto y, a veces, simplemente es algo positivo.
- “¿Ha pensado en cómo puede sacar provecho de las cosas que tiene y las personas de su confianza?”
El gestor de casos de reintegración debe animar a la persona que retorna a reflexionar, y utilizar sus respuestas como elementos para elaborar conjuntamente un plan de reintegración sostenible. Asimismo, puede recordarle que algunos días sentirá que empezar de nuevo es agotador, pero otros días verá el lado positivo de comenzar una nueva vida y lo entenderá como una nueva oportunidad: es normal que los sentimientos cambien. Lo importante es que la persona vaya paso a paso, sin pretender conseguir respuestas inmediatas ni encontrar soluciones rápidas a sus problemas. Ir paso a paso es adoptar una actitud realista.
Respuesta a los cambios
El migrante probablemente haya cambiado y regrese como una persona diferente, con otra visión del mundo. Su país también habrá cambiado, y habrán cambiado las personas, los servicios y las estructuras. Por todo ello, es probable que la persona tarde en volver a sentirse parte del entramado social. El gestor de casos debe recordar a la persona que retorna que, cuanto más tiempo haya pasado fuera, más cosas habrán cambiado en el país.
- “¿Ha visto cuántos cambios ha habido en su país? ¿Le parecen cambios a mejor o a peor?”
- “¿Cómo cree que estos cambios pueden favorecer o dificultar su reintegración?”
Estas preguntas del gestor pueden ayudar a la persona que retorna a pensar cómo afrontar los cambios y comprender que el cambio no es necesariamente negativo. También invitan a adoptar una actitud abierta en cuanto a los cambios que se producen dentro de la comunidad. Las personas que retornan tardan en adaptarse al regresar, y la comunidad tarda en adaptarse a su retorno. Sin embargo, las personas que retornan deben intentar adoptar una actitud abierta sin esperar lo mismo de la comunidad. Sus amistades tal vez tarden en comprender dónde han estado y qué experiencias han vivido. Por ello, el gestor de casos debe proponerles que, cuando se sientan cómodas, compartan sus experiencias. Eso ayudará a la comunidad a comprender su decisión de regresar.
- “¿Ha pensado en compartir su experiencia para ayudar a la gente que lo/la rodea a comprender su decisión de regresar?”
Es cierto que muchos miembros de la comunidad pueden percibir el retorno como un fracaso y avergonzarse de ello. La familia puede haber ayudado a la persona que retorna con los gastos de la travesía y tal vez ahora no sea capaz de saldar la deuda adquirida. Los miembros de la comunidad quizás se hayan creado expectativas sobre su estancia en el extranjero que no se han cumplido. El gestor de casos debe explicar a la persona que retorna que estas experiencias son normales cuando una persona migra y que no debe avergonzarse o sentirse obligada a dar explicaciones de lo ocurrido, fundamentalmente porque no tiene la culpa de ello. Hicieron lo que pudieron y ahora es momento de centrarse en el presente. El modo en que la persona que retorna aborda estas cuestiones ayuda al gestor de casos a elaborar un posible programa de reintegración.
Familia y amistades
La persona que retorna retomará la relación con su familia, especialmente con los hijos o el cónyuge que no migraron. Estos familiares pueden tener sentimientos diferentes sobre su retorno: algunos serán positivos (como alegría, alivio y emoción) y otros más negativos (como envidia, rabia o ansiedad sobre el futuro). Es muy importante hablar de la relación entre la persona que retorna y sus familiares o amigos. Las malas relaciones pueden crear vulnerabilidades y obstaculizar el proceso de reintegración.
- “¿Se mantuvo en contacto con su familia y sus amigos cuando estaba en el extranjero?”
- “¿Sabía su familia que había decidido regresar?”
Las personas que retornan a menudo temen las preguntas de sus familiares y amigos. A veces piensan que estas preguntas son intrusivas y prejuiciosas, sin tener en cuenta que sus familiares y amigos tal vez solo quieran saber qué ocurrió realmente en el extranjero.
- “¿Teme las preguntas que le puedan hacer sus familiares y amigos?”
- “¿Cree que lo/la van a culpar por haber regresado?”
El gestor de casos debe animar a la persona a pensar qué experiencias le gustaría compartir con sus familiares y amigos.
- “¿Qué opina de compartir su experiencia en el extranjero con sus familiares?, ¿qué le gustaría que supieran sobre su experiencia?”
- “¿Puede hablar de sus dificultades de readaptación (si existen) con su familia?”
Con estas preguntas, el gestor debe intentar fomentar, siempre que sea posible, el restablecimiento o el refuerzo de los vínculos familiares y ayudar a la persona que retorna a calcular las posibles consecuencias emocionales de compartir su experiencia. La atención debe centrarse en las emociones, aunque estas preguntas pueden desencadenar reacciones que el gestor de casos también tiene que abordar.
El gestor puede proponer a la persona que retorna ser sincera y compartir su experiencia sin ocultar sus sentimientos, mostrando fotografías y otras cosas que puedan ayudar a su familia a comprender por lo que ha pasado y expresando también sus miedos, preocupaciones y dificultades de adaptación. Si la persona que retorna considera que su familia o su hogar representan un entorno inseguro, se le debe preguntar si dispone de un lugar alternativo donde alojarse mientras busca trabajo y un alojamiento que se adecuen a sus necesidades de seguridad.
Comunidad
A la persona que retorna quizás le preocupe no ser fácilmente aceptada en su comunidad de origen o haber perdido su estatus o rango tras marcharse. Tal vez crea que su comunidad espera de ella que retorne con éxito y riquezas y que debe lidiar con esas expectativas. Es posible que tema que su comunidad no comprenda sus experiencias. Algunas personas deciden deliberadamente aislarse de su comunidad de origen e incluso retornar a una región diferente porque temen el estigma asociado al retorno o se avergüenzan de sus experiencias. El gestor de casos nunca debe forzar a las personas que retornan a contactar con sus familiares o amigos si no es su deseo hacerlo, pero sí debe subrayar la importancia de entablar relaciones sólidas con sus iguales u otras personas que retornan.
El sentimiento de la persona que retorna de no pertenecer a su comunidad de origen debe reconocerse no solo desde el punto de vista emocional, sino también desde el punto de vista práctico. Cualquier posible conflicto con la comunidad de origen o su familia debe abordarse con la ayuda de agentes locales, como ONG, asociaciones y representantes gubernamentales, entre otros. Una opción es la mediación.
La comunidad, así como la familia, puede representar tanto un obstáculo como un recurso para el proyecto de reintegración de la persona que retorna. Por ello, es fundamental preguntar a la persona que retorna por su relación con la comunidad.
- “¿Cómo está reaccionando su comunidad a su retorno?”
- “¿Cómo cree que puede hacer frente a la reacción de su comunidad?”
- “¿Cree que lo que ha aprendido en el extranjero puede ser útil para usted y para su comunidad?”
- “¿Cree que puede aportar algo a su comunidad?”
El gestor de casos de reintegración puede proponerle buscar grupos de apoyo o grupos de iguales para conocer personas con intereses y experiencias similares. En caso de que existan problemas con la comunidad, estos grupos pueden prestar ayuda. El gestor debe intentar convencer a la persona que retorna de que no debe tener miedo de compartir su experiencia con estos grupos porque esa experiencia puede precisamente facilitar su relación con los miembros del grupo.
- “¿Qué contribución cree que puede hacer a su comunidad, su pueblo y su país de origen?”
Este tipo de preguntas también ayudan a lidiar con los estigmas y las impresiones negativas y permiten que la persona que retorna vuelva a formar parte activa de su comunidad buscando maneras de participar y contribuir en ella.
Recursos
Los recursos representan la resiliencia de la persona que retorna. Le sirvieron de ayuda cuando abandonó su país de origen y ahora pueden ayudarla con su reintegración. El gestor de casos debe alentar a la persona que retorna a examinar los recursos que ya posee. Los recursos no son solo dinero o bienes, sino también experiencias, planes, ideas y personas de confianza. Quizás sea cierto que las personas que retornan no disponen de dinero para compartir o saldar deudas, pero no es verdad que regresan con las “manos vacías”: han ganado una experiencia que pueden utilizar durante su proceso de reintegración. La experiencia y la valentía deben entenderse como valores, pues son dos importantes factores de resiliencia que ayudarán a la persona que retorna a salir adelante.
- “¿Ha pensado cómo puede utilizar su experiencia, sus ideas y sus contactos para encontrar o crear nuevas oportunidades para usted?”
- “¿Ya tiene planes para el futuro?”
- “¿Cree que puede utilizar aquí, en su propio país, lo que ha aprendido en el extranjero?”
La persona que retorna debe estar orgullosa de lo que ha logrado hasta el momento y debe continuar siendo proactiva y construyendo su futuro.
En cuanto a los planes, el gestor de casos puede sugerir a la persona que retorna que establezca expectativas realistas y concretas: aunque cualquier pequeño logro la motivará para seguir avanzando, los resultados negativos no deben impedirle progresar.
Competencias
A las competencias que las personas que retornan ya tenían antes de marcharse de su país de origen, se suman ahora las competencias adquiridas en el extranjero. Cuando se habla de competencias, no solo se hace referencia a las habilidades, sino también a las actitudes, la sagacidad, los idiomas y los conocimientos técnicos, entre otros. Todas las competencias pueden fomentar el progreso y utilizarse provechosamente con fines de reintegración en el país de origen y en particular en la comunidad de retorno.
- “¿Qué competencias posee?”
- “¿Qué nuevas competencias ha adquirido en el extranjero?”
- “¿Qué competencias cree que le serán de mayor utilidad a usted (y a su familia y su comunidad)?”
El gestor puede recordar a la persona que retorna que es posible que las personas de su entorno vean en ella competencias y recursos que ella no cree tener. Así pues, es útil que la persona que retorna pregunte a personas de su confianza qué opinan de ella. Esto la ayudará a crearse una imagen más clara de su persona y confiar más en sí misma.
Prioridades
Las personas no solo retornan con preocupaciones, sino también con prioridades. El gestor de casos debe ayudarlas a centrarse en lo que necesitan a corto plazo y no en lo que desean pero probablemente sea inalcanzable a mediano y largo plazo. Es importante fijar objetivos realistas y satisfacer en primer lugar las necesidades básicas.
- “¿Qué es importante para usted? Piense primero en lo que ‘necesita’ y luego en lo que ‘desea’. Piense en la salud, el alojamiento, el empleo, la formación y otras prioridades”
- “¿Cómo cree que puede satisfacer esas necesidades?”
Objetivos
Si la persona que retorna se ha fijado objetivos, eso significa que está motivada para salir adelante. El gestor debe mantener viva esa motivación.
- “¿Cuáles son sus objetivos personales aquí en su país de origen?”
La pregunta es importante porque invita a reflexionar sobre las posibilidades reales de la persona que retorna.
Los objetivos pueden alcanzarse utilizando las competencias personales y los recursos internos y externos. El gestor de casos, que tiene un doble propósito (empoderar al migrante y diseñar un plan de reintegración adaptado), puede ayudar a la persona que retorna a ser proactiva en la búsqueda de soluciones.
El asesoramiento para la toma de decisiones comprende un conjunto de preguntas (véase el siguiente cuadro de texto) que los gestores de casos utilizan para prestar apoyo a las personas que retornan y evaluar su actitud y motivación en cuanto a la elección de una profesión u ocupación específica. Es especialmente importante evaluar la actitud y la motivación si la persona que retorna está interesada en actividades de desarrollo de competencias o formación profesional, ya que estas intervenciones suelen ser costosas tanto en términos de selección de proveedores adecuados como de resultados: es posible que la persona no encuentre un empleo y un puesto estables (sostenibilidad de la intervención en materia de reintegración), sobre todo si el tejido empresarial local es frágil y se caracteriza por una escasa productividad y procesos intensivos en mano de obra.
Cuestionario sobre toma de decisiones
Las siguientes preguntas pueden sustentar el proceso de asesoramiento para la toma de decisiones y ayudar al gestor de casos a prestar apoyo a las personas que retornan, además de evaluar su actitud y motivación en cuanto a la elección de una profesión u ocupación específica. Estas preguntas están basadas en métodos prácticos de orientación profesional que se utilizan en diferentes servicios públicos de empleo de países en transición y desarrollo.
Preguntas sobre la toma de decisiones
- ¿Qué opina de tomar una decisión sobre su carrera profesional? ¿Qué necesitaría ahora para poder tomar una decisión sobre su carrera profesional? ¿Qué podría interponerse en su camino?
- ¿Cómo ha tomado otras decisiones importantes en el pasado? ¿Le gusta seguir un proceso en concreto?
- ¿Cuál ha sido la decisión más importante y difícil que ha tenido que tomar? ¿Por qué le pareció difícil? ¿Cuáles fueron el contexto, las medidas y los resultados específicos de esa decisión? ¿Quedó satisfecho/a con los resultados? ¿Qué estrategias aplicó? ¿Qué ocurrió? ¿Qué cambiaría ahora?
- ¿Suele pedir opinión a otras personas a la hora de tomar decisiones? ¿En qué medida depende de la ayuda de esas otras personas para tomar decisiones? ¿Suele seguir o tener en cuenta su consejo? Pida ejemplos. ¿Qué consejos ha recibido de otras personas (sin pedirlos)? ¿Qué observaciones o comentarios ha recibido a posteriori?
- [Si la persona que retorna posee estudios terciarios o secundarios] ¿Qué proceso siguió para elegir su facultad o centro de estudios?
- ¿Cómo ayudaría a un amigo a tomar una decisión?
- ¿Qué responsabilidades tiene en su vida en este momento? ¿Familia? ¿Comunidad? ¿Cómo encajaría su decisión profesional en este marco? ¿Estaría dispuesto/a a aceptar un trabajo lejos de casa? ¿Estaría dispuesto/a a mudarse a [mencione una localidad con mucha oferta de empleo] para conseguir un empleo?
- ¿Cómo establece prioridades?
Preguntas sobre adquisición de conocimientos
- ¿Qué experiencias previas ha tenido para decantarse por esta opción profesional?
- ¿Qué le ha gustado y disgustado de sus experiencias profesionales?
- [Si la persona que retorna tiene previsto buscar empleadores de manera independiente] ¿Qué recursos está utilizando actualmente? ¿Recursos en papel? ¿Medios informáticos? ¿Internet? ¿Contactos personales? ¿Otros?
- ¿Cuál cree que debería ser su próximo paso?
Tolerancia ante preguntas ambiguas
- ¿Qué siente cuando recibe información contradictoria de diferentes fuentes? ¿Cómo lidia con esas diferencias?
- ¿Cree que ese proceso dará lugar a un resultado positivo? ¿Cómo?
- ¿Confía en que encontrará un trabajo que le interese? ¿Por qué sí o por qué no?
Preguntas sobre influencias externas
- ¿Quién influye en sus decisiones?
- ¿Qué influye en sus decisiones?
Preguntas sobre valores
- ¿Qué valores son importantes en su vida en este momento?
- ¿Con quién ha hablado de su situación?
- Hábleme de usted [para revelar posibles barreras].
- ¿Toma las decisiones basándose en sus circunstancias o en sus valores?
- ¿Piensa con el corazón o con la cabeza al tomar decisiones?
Elaboración del modelo W
Para empezar, el gestor de casos debe dibujar una “W” en un tablero, una pizarra o una hoja grande de papel. A continuación, debe explicar a la persona que retorna que la forma de montaña invertida representa los momentos fundamentales que ha vivido desde su regreso al país de origen. El principio de la línea representa su retorno al país de origen, y el final, el momento presente. Los puntos altos (“momentos buenos”) representan los mejores momentos desde su retorno, esto es, momentos de bienestar en términos económicos y sociales y en cuanto a la sensación de estabilidad y pertenencia. Los puntos bajos (“momentos malos”) representan los peores momentos desde su retorno, esto es, los momentos difíciles que ha tenido que superar.
Si la persona sabe leer y escribir, debe escribir sus respuestas a las preguntas del gestor en una nota adhesiva. De lo contrario, será el gestor quien escriba las respuestas. Si la persona que retorna tiene dificultades para responder, el gestor puede dar ejemplos de factores frecuentes de reintegración, como la incorporación al mercado de trabajo, el estado financiero personal o la situación económica.
Después de añadir las notas adhesivas al tablero o pizarra, el gestor debe plantear las siguientes preguntas sobre cada momento económico malo:
- ¿Pudo superar la dificultad que se le presentó? En caso afirmativo, ¿cómo y cuándo?
- En caso afirmativo, ¿quién lo/la ayudó?
- En caso negativo, ¿quién debería haberlo/a ayudado?
- ¿En retrospectiva, cómo cree que se podría haber gestionado mejor esa situación?
Sobre cada momento económico bueno, el gestor de casos debe plantear las siguientes preguntas:
- Háblenos más sobre sobre ese momento económico bueno. ¿Qué factores generaron esa oportunidad?
- ¿Quién lo/la ayudó a acceder a esa oportunidad?
Por último, el gestor de casos debe indagar en las esperanzas, planes y aspiraciones de la persona que retorna para conseguir buenos resultados económicos en el futuro.
Tras completar el modelo W, el gestor debe preguntar a la persona que retorna qué servicios podrían ayudarla a superar las dificultades a que se enfrenta y quiénes prestan esos servicios. Si existe un proveedor de servicios, el gestor debe preguntar si la persona sabe cómo acceder a sus servicios. Si no existen proveedores de servicios, conviene que el gestor pregunte quién más podría proporcionar esos servicios.
A continuación, el gestor debe preguntar a la persona que retorna si está en contacto con organizaciones locales, si sabe qué servicios prestan esas organizaciones y por qué razón ha contactado o no con ellas. También debe preguntarle si conoce organizaciones no gubernamentales que presten ayuda a comunidades y personas en su zona, si sabe a qué se dedican y si podría beneficiarse de su ayuda. Por último, debe pedir a la persona que describa su relación con empleadores y empresarios (de haberlos) y explique si hay algo que estos puedan hacer para ayudarla.
Estas preguntas sobre prestación de servicios tienen una doble finalidad, ya que permiten al gestor:
-
Alentar a la persona que retorna a establecer contacto con todos los proveedores de servicios pertinentes (públicos, privados, organizaciones de la sociedad civil, organizaciones no gubernamentales, otros) y superar todos los posibles obstáculos de acceso a los servicios que prestan;
-
Localizar otros proveedores de servicios que la organización encargada del proceso de reintegración en el país de origen tal vez desconoce y no incluye en su sistema de derivación. Así pues, la información directa que proporcionan las personas que retornan sobre los proveedores de servicios y asistencia y las modalidades de acceso puede ser muy valiosa para actualizar y mantener en funcionamiento el sistema de derivación de la organización (consulte la sección 4.1.3 para más información sobre el establecimiento de sistemas de derivación). Esta información puede utilizarse tanto para añadir nuevos proveedores al sistema de derivación como para eliminar o modificar los parámetros de los proveedores que han dejado de prestar servicio o han introducido cambios en su proceso de inscripción y apoyo.
Después de la entrevista, el gestor de casos debe sacar una foto del modelo W completo para su documentación, seguimiento y control.
Así como el proceso de entrevista descrito anteriormente se utiliza sobre todo para apoyar las actividades de asesoramiento y planificación de la reintegración tras el retorno, el modelo W puede utilizarse como herramienta tanto para definir enfoques complementarios adecuados durante la implementación del plan de reintegración como para apoyar la evaluación de la eficacia de las diferentes medidas de reintegración una vez completado el plan de reintegración. Para poder ser utilizado como una herramienta de programación y desarrollo de proyectos, el modelo W debe aplicarse al menos dos veces durante el proceso de reintegración de cada persona que retorna, la primera vez durante las actividades de asesoramiento y planificación de la reintegración tras el retorno y, la segunda, durante o después de la implementación del plan de reintegración.
Grupo Banco Mundial
2016 Livelihood Interventions as Psychosocial Interventions. Open Learning Campus (video en línea). El documento forma parte de una colección en la que se explica cómo y por qué las iniciativas de medios de vida pueden diseñarse para responder de manera adecuada y ética a las necesidades psicosociales y de salud mental de las poblaciones afectadas por situaciones traumáticas y dificultades económicas y lograr que estas poblaciones aprovechen al máximo las ventajas y oportunidades que ofrecen estas iniciativas de desarrollo.
International Organization for Migration (IOM)
2014 Returning with a health condition: A toolkit for counselling migrants with health concerns. Ginebra.
2015 Preparing for Return. Ginebra.
Organización Mundial de la Salud (OMS), WarTrauma Foundation (WTF), World Vision International (WVI)
2011 Primera ayuda psicológica. Ginebra. El documento ofrece una descripción detallada de los primeros auxilios psicológicos.
También existe un webinario sobre primeros auxilios psicológicos en: https://www.youtube.com/watch?v=GqJCGNhIVso. Para acceder al webinario, primero debe registrarse en MHPSS.net.